21/04/2026
La respiración es un proceso vital que a menudo damos por sentado, pero ¿alguna vez te has preguntado cómo se calcula la cantidad de oxígeno que realmente llega a tus alvéolos, esas diminutas bolsas de aire en tus pulmones donde ocurre el intercambio gaseoso? Medir directamente la presión de oxígeno dentro de los alvéolos es una tarea imposible dada su naturaleza microscópica y su ubicación interna. Sin embargo, la ciencia nos ha proporcionado una herramienta invaluable: la Ecuación del Gas Alveolar. Esta fórmula matemática no solo nos permite estimar con precisión la presión parcial de oxígeno (PAO2) en los alvéolos, sino que también nos brinda una ventana crucial para comprender una amplia gama de estados fisiológicos y patofisiológicos, desde la adaptación a grandes alturas hasta la evaluación de enfermedades pulmonares.
La Ecuación del Gas Alveolar se basa en tres variables principales que son fundamentales para la respiración: la presión atmosférica, la cantidad de oxígeno inspirado y los niveles de dióxido de carbono. Cada una de estas variables posee una profunda significación clínica y su análisis detallado puede explicar por qué nuestro cuerpo reacciona de ciertas maneras ante diferentes entornos o condiciones de salud. Comprender esta ecuación no es solo un ejercicio académico; es una habilidad esencial para médicos, enfermeras y cualquier persona interesada en la fisiología respiratoria, ya que permite identificar y abordar condiciones como la hipoxemia, una deficiencia de oxígeno en la sangre, que puede tener graves consecuencias si no se maneja adecuadamente.
- La Ecuación del Gas Alveolar Explicada
- Variables Clave y su Significado Clínico
- Preguntas Frecuentes (FAQs)
- ¿Por qué no se puede medir directamente la presión de oxígeno alveolar?
- ¿Qué es el Cociente Respiratorio (RQ) y por qué es importante?
- ¿Cómo afecta la altitud a la presión de oxígeno alveolar y qué es la aclimatación?
- ¿Es peligroso dar demasiado oxígeno a un paciente?
- ¿Qué es el gradiente alvéolo-arterial (A-a) y para qué se utiliza?
La Ecuación del Gas Alveolar Explicada
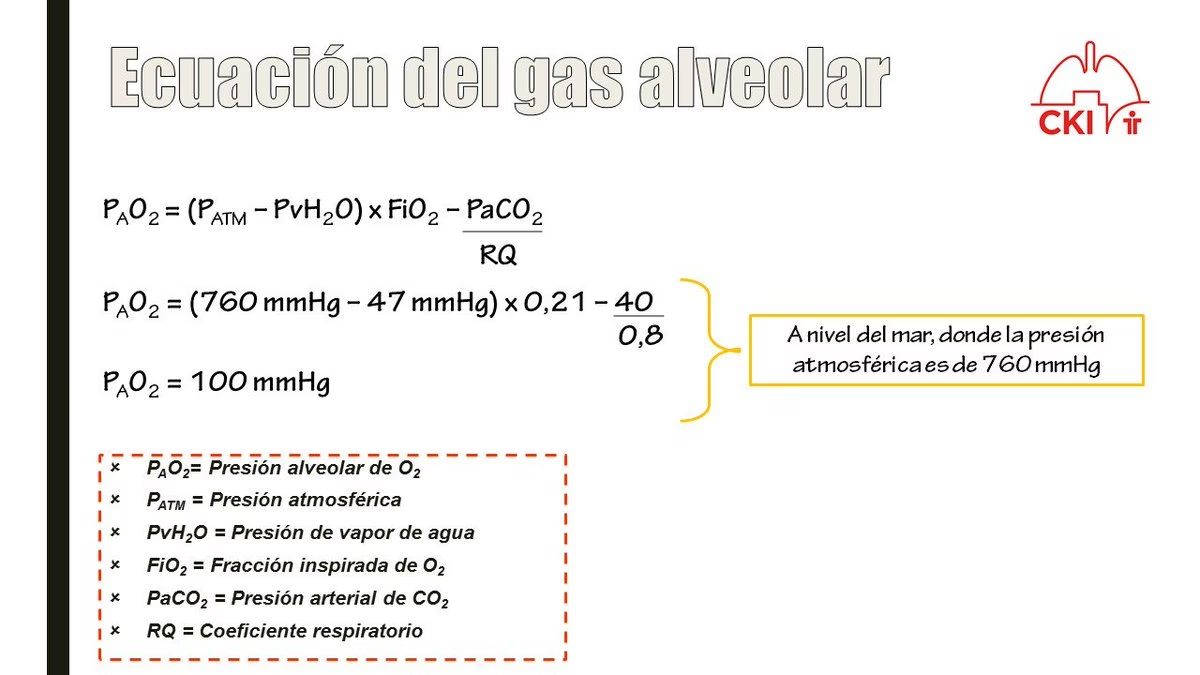
La Ecuación del Gas Alveolar es la piedra angular para determinar la presión parcial de oxígeno en los alvéolos. Aunque existen formas más detalladas, la versión abreviada es la más utilizada en la práctica clínica debido a su simplicidad y precisión suficiente. La ecuación es la siguiente:
PAO2 = [(Patm − PH2O) FiO2] − (PaCO2 / RQ)
Vamos a desglosar cada uno de sus componentes para entender su papel:
- Patm (Presión Atmosférica): Representa la presión del aire que nos rodea. A nivel del mar, su valor estándar es de aproximadamente 760 mm Hg. Es fundamental porque la cantidad de oxígeno disponible para la respiración disminuye a medida que la presión atmosférica baja, como ocurre en altitudes elevadas.
- PH2O (Presión Parcial del Vapor de Agua): Dentro de los pulmones, el aire inspirado se satura con vapor de agua a la temperatura corporal. Esta presión es relativamente constante, alrededor de 45 mm Hg, y debe restarse de la presión atmosférica total porque el vapor de agua ocupa espacio y diluye la concentración de otros gases, incluido el oxígeno.
- FiO2 (Fracción de Oxígeno Inspirado): Es la proporción de oxígeno en el aire que respiramos. El aire ambiente contiene aproximadamente un 21% de oxígeno (0.21). En entornos clínicos, este valor puede aumentarse mediante la administración de oxígeno suplementario, llegando incluso al 100% (1.0).
- PaCO2 (Presión Parcial de Dióxido de Carbono en los Alvéolos): Aunque la ecuación usa la PaCO2 (arterial), se asume que la presión parcial de CO2 en los alvéolos es prácticamente igual a la arterial debido a la rápida difusión de este gas. Los niveles normales oscilan entre 40 y 45 mm Hg. El dióxido de carbono es un producto de desecho del metabolismo y su nivel en los alvéolos tiene un impacto directo y significativo en la cantidad de oxígeno disponible, ya que compite por el espacio dentro del volumen alveolar total.
- RQ (Cociente Respiratorio): Este valor representa la relación entre la producción de dióxido de carbono (VCO2) y el consumo de oxígeno (VO2) del cuerpo. Su valor puede variar dependiendo de la dieta y el estado metabólico del individuo. Para una dieta humana promedio, el valor se sitúa alrededor de 0.82. Por ejemplo, al metabolizar carbohidratos, el RQ es 1.0, mientras que para grasas es más bajo. La calorimetría indirecta, que mide VO2 y VCO2, puede proporcionar una medida más precisa del RQ.
Es importante destacar que esta ecuación se deriva bajo la suposición de una condición de estado estacionario. Si bien en ciertas condiciones de baja FiO2 esta suposición podría verse comprometida, en la práctica clínica la ecuación abreviada es más que suficiente y no se ha demostrado que la forma completa ofrezca una precisión adicional relevante para la toma de decisiones.
Variables Clave y su Significado Clínico
Presión Atmosférica: El Impacto de la Altitud
La presión atmosférica es un factor determinante en la disponibilidad de oxígeno. A medida que ascendemos en altitud, la presión atmosférica disminuye. Esto significa que, incluso si el porcentaje de oxígeno en el aire (FiO2) sigue siendo el mismo (21%), la presión parcial de oxígeno en la atmósfera y, por ende, en los alvéolos, será menor. Este fenómeno es la razón principal de la hipoxemia por altitud.
Consideremos un ejemplo: a nivel del mar, respirando aire con un 21% de oxígeno, la PAO2 es cercana a 100 mm Hg. Sin embargo, en la cima del Monte Everest, donde la presión atmosférica es de aproximadamente 263 mm Hg, respirar el mismo 21% de oxígeno resultaría en una PAO2 cercana a 0 mm Hg, una condición incompatible con la vida sin oxígeno suplementario. La reducción de la presión barométrica a medida que ascendemos puede provocar una serie de síntomas que, en orden decreciente de frecuencia, incluyen dolores de cabeza, fatiga, náuseas, vómitos, pérdida de apetito, mareos, irritabilidad y alteraciones del sueño.
El cuerpo humano posee una notable capacidad para adaptarse a entornos con bajo oxígeno, un proceso conocido como aclimatación. Esta adaptación implica una serie de cambios fisiológicos, como un aumento en la frecuencia y profundidad de la respiración (hiperventilación), un incremento en el gasto cardíaco y la presión arterial, y la producción de eritropoyetina y 2,3-difosfoglicerato. La eritropoyetina estimula la producción de glóbulos rojos, aumentando la capacidad de transporte de oxígeno de la sangre, mientras que el 2,3-difosfoglicerato facilita la liberación de oxígeno de la hemoglobina a los tejidos. Sin una aclimatación adecuada o sin oxígeno suplementario, los individuos pueden desarrollar condiciones graves como el edema cerebral de altitud (ECA), el mal agudo de montaña (MAM) y el edema pulmonar de altitud (EPA).
Por el contrario, el aumento de la presión atmosférica también tiene efectos significativos en el cuerpo. Las cámaras de oxígeno hiperbárico, que exponen al paciente a una presión atmosférica significativamente mayor (a menudo 2 a 3 veces la presión a nivel del mar), aumentan drásticamente la cantidad de oxígeno disuelto en la sangre. Esta terapia se utiliza para tratar diversas afecciones, como el envenenamiento grave por monóxido de carbono, la enfermedad por descompresión (el "mal del buzo") y úlceras que no cicatrizan, al mejorar la oxigenación de los tejidos.
Oxígeno Inspirado (FiO2): La Fuente de Energía Vital
El oxígeno es indispensable para la vida, ya que es el aceptor final de electrones en la cadena de transporte de electrones, un proceso crucial para la fosforilación oxidativa que produce adenosín trifosfato (ATP), la principal fuente de energía para las reacciones enzimáticas en el cuerpo. Los pacientes con hipoxemia suelen presentar disnea (dificultad para respirar) y falta de aliento. Si la hipoxia es severa, pueden desarrollar acidosis láctica grave, cianosis (coloración azulada de la piel), síncope (desmayos) y arritmias cardíacas.
La Ecuación del Gas Alveolar también se utiliza para calcular el gradiente alvéolo-arterial de oxígeno (gradiente A-a), que es la diferencia entre la PAO2 (calculada) y la PaO2 (medida directamente en una muestra de sangre arterial). Un gradiente A-a normal, estimado aproximadamente por la fórmula (Edad en años + 10) / 4, indica que el intercambio de gases en los pulmones es eficiente. Un gradiente A-a elevado sugiere un problema en la transferencia de oxígeno del alvéolo a la sangre, como ocurre en enfermedades pulmonares o cardíacas.
Tabla Comparativa: Impacto de FiO2 en PAO2 (a Nivel del Mar)
| FiO2 | Patm (mm Hg) | PH2O (mm Hg) | PaCO2 (mm Hg) | RQ | PAO2 Calculada (mm Hg) | Observaciones |
|---|---|---|---|---|---|---|
| 0.21 (Aire ambiente) | 760 | 47 | 40 | 0.8 | ~100 | Condiciones fisiológicas normales |
| 1.00 (100% O2) | 760 | 47 | 40 | 0.8 | ~663 | Hiperoxigenación para procedimientos |
Como se observa en la tabla, un aumento de solo el 10% en la fracción de oxígeno inspirado puede incrementar la presión parcial de oxígeno disponible en los alvéolos en aproximadamente 60 a 70 mm Hg. Sin embargo, la administración de un FiO2 superior al requerido puede llevar a un aumento excesivo de la PAO2, lo que, si se mantiene por períodos prolongados, puede causar daño pulmonar (toxicidad por oxígeno). Es crucial tener en cuenta que niveles elevados de oxígeno pueden ser peligrosos para pacientes con enfermedades pulmonares obstructivas crónicas (EPOC) en etapa terminal, ya que su impulso respiratorio depende de la hipoxia (con una PaO2 alrededor de 60 mm Hg). Administrarles demasiado oxígeno puede suprimir su respiración.
La hiperoxigenación, lograda al aumentar la PAO2 y el PO2 plasmático durante la intubación o la sedación consciente, es extremadamente beneficiosa. Por ejemplo, a nivel del mar, sin oxígeno suplementario y en condiciones fisiológicas normales, la PAO2 es de aproximadamente 100 mm Hg. Sin embargo, si a un paciente se le administra 100% de oxígeno en la misma situación, la PAO2 puede elevarse hasta 663 mm Hg. En condiciones fisiológicas normales, esto proporciona al clínico un margen de 8 a 9 minutos para intubar con éxito antes de que la presión parcial de oxígeno del paciente caiga por debajo de 60 mm Hg y la desaturación sea evidente en la oximetría de pulso.
En condiciones patológicas donde la difusión de oxígeno está comprometida, como en casos de insuficiencia cardíaca, neumonía o hemorragia alveolar, sin preoxigenación, el clínico podría tener solo unos pocos segundos o minutos antes de que el paciente se desature críticamente. En estas situaciones severas, se recomienda que un clínico experimentado realice la intubación. Además, el uso de presión positiva en la vía aérea en dos niveles (BiPAP) puede ser útil para preoxigenar e incluso hiperventilar al paciente, siempre y cuando esté hemodinámicamente estable, alerta, consciente y capaz de proteger su vía aérea.
Dióxido de Carbono (PaCO2): El Regulador Oculto
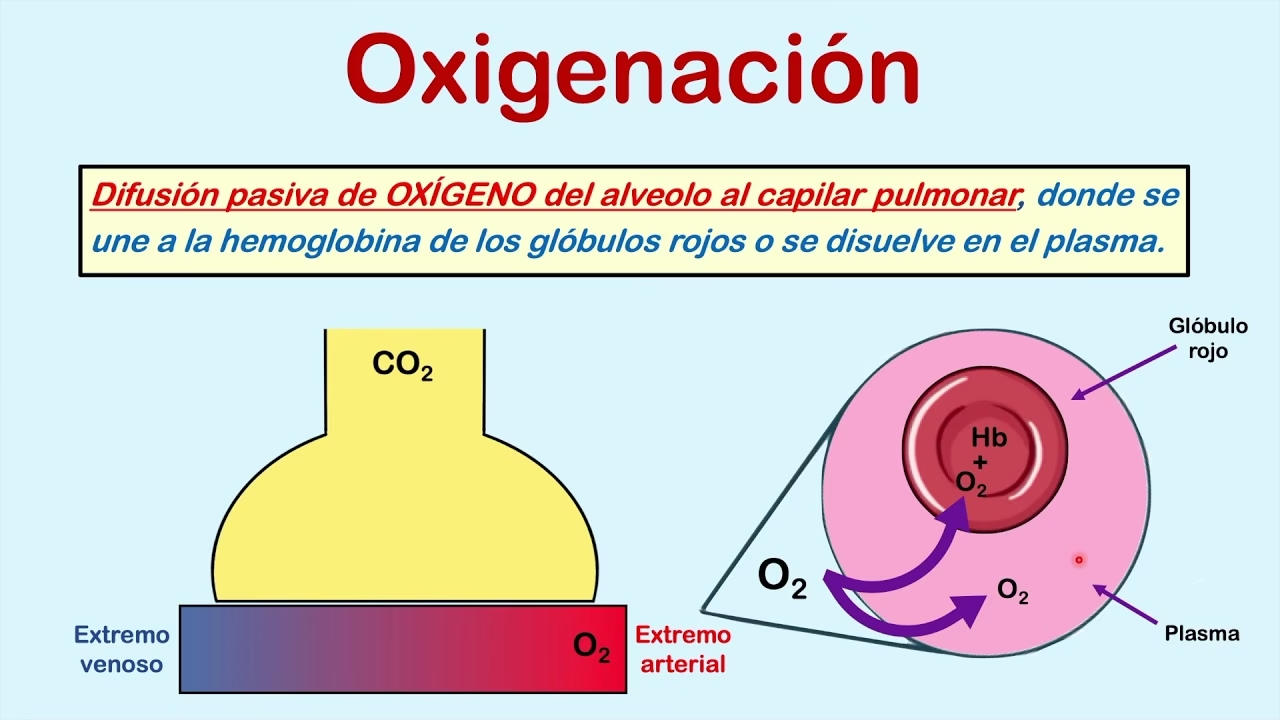
El dióxido de carbono es el producto final del metabolismo de los carbohidratos. Es transportado desde los tejidos periféricos a los pulmones, principalmente unido a la hemoglobina en los glóbulos rojos. Una vez en los pulmones, se difunde fuera de la sangre hacia los alvéolos para ser exhalado, permitiendo que la hemoglobina se una al oxígeno (efectos Bohr y Haldane). Lo más importante es que cualquier aumento en el dióxido de carbono debe resultar en una disminución de la PAO2. Esto se debe a que el CO2 ocupa espacio en el alvéolo y su aumento desplaza las moléculas de oxígeno.
Por ejemplo, si un paciente respira aire ambiente (FiO2 de 0.21) a nivel del mar, un aumento en la PaCO2 de 40 a 80 mm Hg disminuirá la PAO2 de 100 a aproximadamente 60 mm Hg, lo que conduce directamente a la hipoxemia. Este escenario subraya la vital importancia de la capnografía continua (monitorización del CO2 exhalado) y la oximetría de pulso, especialmente durante procedimientos que implican sedación consciente, donde la ventilación del paciente puede deprimirse y los niveles de CO2 pueden aumentar sin ser detectados visualmente.
Preguntas Frecuentes (FAQs)
¿Por qué no se puede medir directamente la presión de oxígeno alveolar?
La presión de oxígeno alveolar no se puede medir directamente porque los alvéolos son estructuras microscópicas y dinámicas, lo que hace imposible la recolección directa de gases de su interior sin alterar su funcionamiento. La Ecuación del Gas Alveolar proporciona la estimación más cercana y clínicamente útil de este valor.
¿Qué es el Cociente Respiratorio (RQ) y por qué es importante?
El Cociente Respiratorio (RQ) es la relación entre el volumen de dióxido de carbono producido y el volumen de oxígeno consumido por el cuerpo. Es importante porque refleja el tipo de sustrato metabólico que el cuerpo está utilizando para obtener energía (carbohidratos, grasas o proteínas). Un RQ promedio de 0.82 se utiliza en la ecuación, pero su variación puede influir ligeramente en la PAO2 calculada, aunque su impacto es menor que el de la PaCO2 o FiO2.
¿Cómo afecta la altitud a la presión de oxígeno alveolar y qué es la aclimatación?
La altitud reduce la presión atmosférica, lo que a su vez disminuye la presión parcial de oxígeno en el aire inspirado y, consecuentemente, en los alvéolos. Esto puede llevar a la hipoxemia. La aclimatación es el proceso fisiológico mediante el cual el cuerpo se adapta gradualmente a la menor disponibilidad de oxígeno en altitudes elevadas, aumentando la frecuencia respiratoria, el gasto cardíaco y la producción de glóbulos rojos, entre otros cambios.
¿Es peligroso dar demasiado oxígeno a un paciente?
Sí, la administración excesiva de oxígeno (hiperoxigenación prolongada) puede ser peligrosa. Puede provocar toxicidad por oxígeno, dañando los pulmones. Además, en pacientes con enfermedades pulmonares crónicas como la EPOC avanzada, niveles muy altos de oxígeno pueden suprimir su impulso respiratorio, ya que su respiración se basa en la detección de niveles bajos de oxígeno. Es crucial administrar oxígeno de manera controlada y monitoreada.
¿Qué es el gradiente alvéolo-arterial (A-a) y para qué se utiliza?
El gradiente alvéolo-arterial (A-a) es la diferencia entre la presión parcial de oxígeno en los alvéolos (PAO2, calculada) y la presión parcial de oxígeno en la sangre arterial (PaO2, medida). Se utiliza para evaluar la eficiencia del intercambio gaseoso en los pulmones. Un gradiente A-a elevado indica un problema en la transferencia de oxígeno del alvéolo a la sangre, sugiriendo una alteración pulmonar o cardíaca como causa de la hipoxemia, en contraste con causas extrapulmonares como la hipoventilación.
En resumen, la Ecuación del Gas Alveolar es una herramienta indispensable en la medicina respiratoria. Aunque compleja en sus detalles, su aplicación permite a los profesionales de la salud comprender y manejar mejor las condiciones relacionadas con la oxigenación, desde la adaptación a entornos extremos hasta la optimización del soporte ventilatorio en pacientes críticos. Su dominio es clave para interpretar estados fisiológicos y patológicos, y para tomar decisiones clínicas que pueden salvar vidas, asegurando que el oxígeno, ese elemento vital, llegue de manera efectiva a donde más se necesita.
Si quieres conocer otros artículos parecidos a ¿Cómo Calcular la Presión de Oxígeno Alveolar? puedes visitar la categoría Calculadoras.