04/10/2025
El tromboembolismo pulmonar (TEP) representa un desafío diagnóstico significativo en la práctica clínica, siendo una de las patologías cardiovasculares más graves y, a menudo, subestimadas. Su incidencia varía ampliamente y su abordaje ha evolucionado considerablemente en la última década, transformándose en un proceso que exige una aguda habilidad clínica para la recolección de datos, la elaboración de probabilidades y la posterior validación mediante métodos de laboratorio e imagen. A pesar de los avances, el TEP puede ser una condición esquiva, incluso para el médico más experimentado. Este artículo busca ofrecer una revisión actualizada y exhaustiva sobre cómo se evalúa el TEP, desde la identificación de las manifestaciones clínicas iniciales hasta el uso de las tecnologías diagnósticas más sofisticadas, proporcionando una comprensión clara de los algoritmos y herramientas que guían la toma de decisiones clínicas.
- Factores de Riesgo: La Base de la Sospecha
- El Cuadro Clínico del TEP: Un Mosaico de Síntomas
- Probabilidad Clínica: Las Escalas de Wells y Ginebra
- El Dímero D: Una Herramienta Crucial para Descartar
- Estudios de Laboratorio y Gabinete Iniciales: Más Allá del Diagnóstico
- La Angiotomografía Computarizada (AngioTAC): El Estándar Actual
- Otros Métodos de Imagen: Complementos y Alternativas
- Clasificación de la Gravedad del TEP: Estratificando el Riesgo
- Preguntas Frecuentes (FAQs) sobre la Evaluación del TEP
- ¿Qué es el Tromboembolismo Pulmonar (TEP)?
- ¿Cuáles son los síntomas más comunes del TEP?
- ¿Qué es el Dímero D y cómo ayuda en el diagnóstico de TEP?
- ¿Qué son las escalas de Wells y Ginebra?
- ¿Es la angiotomografía el mejor estudio para diagnosticar TEP?
- ¿Se puede descartar TEP si la radiografía de tórax y el EKG son normales?
- ¿Cuándo se considera un TEP de alto riesgo?
- ¿El ecocardiograma diagnostica TEP directamente?
- ¿Qué es la escala PESI?
- Conclusión
Factores de Riesgo: La Base de la Sospecha
El primer paso fundamental en la evaluación de un paciente con sospecha de TEP es la identificación meticulosa de los factores predisponentes. Estos factores son cruciales porque aumentan la probabilidad de que un paciente desarrolle un evento trombótico. Aunque hasta un 20% de los pacientes con TEP pueden no presentar factores de riesgo identificables, como se observó en el estudio International Cooperative Pulmonary Embolism Registry (ICOPER), su presencia eleva significativamente la sospecha. Los factores de riesgo se clasifican arbitrariamente según su riesgo relativo de presentar TEP:
- Débiles: Con un Odds Ratio (OR) menor a 2.
- Moderados: Con un OR entre 2 y 9.
- Fuertes: Con un OR mayor a 10.
Situaciones aparentemente triviales, como traumatismos menores o viajes prolongados en avión, pueden desencadenar un tromboembolismo. Es imperativo, incluso en ausencia de trombofilia conocida, realizar una evaluación objetiva para descartar deficiencias de anticoagulantes naturales o la presencia de factores trombóticos heredados o adquiridos, siempre que la sospecha clínica sea elevada.
El Cuadro Clínico del TEP: Un Mosaico de Síntomas
El TEP es conocido por su presentación clínica extremadamente variada, que puede ir desde la ausencia total de signos y síntomas hasta una manifestación clásica y fulminante. Los síntomas suelen presentarse de forma aguda, impulsando al paciente a buscar atención médica urgente. De manera general, los síntomas se han clasificado en tres grupos principales:
- Disnea aislada: El síntoma más frecuente, asociado a la obstrucción de porciones proximales de la vasculatura pulmonar, indicando TEP de mayor tamaño.
- Dolor pleurítico y hemoptisis: Característicos de TEP periférica, donde se produce un infarto pulmonar que irrita la pleura. El dolor pleurítico puede presentarse hasta en el 50% de los pacientes. La tos es habitual, y la hemoptisis sugiere hemorragia alveolar.
- Colapso circulatorio: Una manifestación menos común (hasta en el 10% de los pacientes), pero que denota una mayor gravedad, implicando un TEP de tamaño considerable con compromiso hemodinámico.
Otros síntomas incluyen dolor retroesternal de tipo isquémico, que puede confundir al clínico, y se debe a la sobrecarga aguda del ventrículo derecho. Es importante destacar que, con el uso creciente de la tomografía, se han encontrado trombos pulmonares incidentales y asintomáticos, a menudo pequeños y periféricos, que de otra manera pasarían desapercibidos.
La exploración física también ofrece hallazgos variados, siendo los más frecuentes la taquicardia y la taquipnea. La cianosis es un signo raro que indica gravedad. La fiebre (hasta en el 7% de los casos) puede llevar a confundir el TEP con un proceso infeccioso. La presión arterial suele ser normal, excepto en casos de choque. En la exploración precordial, pueden encontrarse signos de hipertensión pulmonar aguda, como un segundo ruido pulmonar reforzado o desdoblado. La exploración pulmonar es a menudo normal, aunque pueden presentarse estertores finos o derrame pleural. La evaluación de las extremidades inferiores es vital, ya que el 15% de los pacientes con TEP presentan signos de trombosis venosa profunda (TVP).
En resumen, la disnea, taquipnea y dolor torácico están presentes hasta en el 97% de los enfermos sin enfermedad cardiopulmonar previa. Sin embargo, la inespecificidad de todos estos signos y síntomas hace que su valor diagnóstico individual sea bajo.
Probabilidad Clínica: Las Escalas de Wells y Ginebra
Dada la inespecificidad de los síntomas y signos, se han desarrollado modelos predictivos para calcular la probabilidad clínica de TEP. Los más utilizados y validados son el puntaje de Wells y el de Ginebra. Ambos asignan puntuaciones a diferentes variables clínicas, y la sumatoria de estos puntajes determina la probabilidad de TEP, guiando la conducta diagnóstica.
Escala de Wells Simplificada para TEP
La escala de Wells es ampliamente utilizada y propone dos esquemas: uno basado en probabilidades (baja, intermedia, alta) y otro dicotomizado (probable e improbable). Las variables y sus puntajes son los siguientes:
| Variable | Puntos |
|---|---|
| Síntomas de TVP (dolor, edema unilateral) | 3.0 |
| Diagnóstico alternativo menos probable que TEP | 3.0 |
| Frecuencia cardíaca > 100 lpm | 1.5 |
| Inmovilización o cirugía en las últimas 4 semanas | 1.5 |
| Antecedente de TEP/TVP | 1.5 |
| Hemoptisis | 1.0 |
| Cáncer activo (en tratamiento o paliación en los últimos 6 meses) | 1.0 |
La interpretación de la suma de puntos es la siguiente:
- Probabilidad Baja: Menos de 2 puntos.
- Probabilidad Intermedia: 2 a 6 puntos.
- Probabilidad Alta: Más de 6 puntos.
De manera dicotomizada (más simple para decidir si continuar o no):
- TEP Improbable: 4 puntos o menos.
- TEP Probable: Más de 4 puntos.
Escala de Ginebra Modificada
El puntaje de Ginebra es otro modelo de predicción validado, basado enteramente en variables clínicas y menos susceptible a la subjetividad del clínico. Sus variables y puntajes son:
| Variable | Puntos |
|---|---|
| Edad > 65 años | 1 |
| Antecedente de TVP o TEP | 3 |
| Cirugía o fractura en el último mes | 2 |
| Cáncer activo | 2 |
| Dolor en una extremidad inferior unilateral | 3 |
| Dolor a la palpación de venas profundas de la pierna y edema unilateral | 4 |
| Frecuencia cardíaca 75-94 lpm | 3 |
| Frecuencia cardíaca ≥ 95 lpm | 5 |
La probabilidad de TEP según el puntaje de Ginebra es:
- Baja: 0 a 3 puntos (probabilidad de TEP del 8%).
- Intermedia: 4 a 10 puntos (probabilidad de TEP del 28%).
- Alta: 11 o más puntos (probabilidad de TEP del 74%).
El empleo de cualquiera de estos modelos es imperativo en el abordaje diagnóstico del paciente con TEP, ya que permiten estratificar el riesgo y guiar los siguientes pasos de manera costo-efectiva, evitando procedimientos invasivos innecesarios en pacientes de baja probabilidad.
El Dímero D: Una Herramienta Crucial para Descartar
El Dímero D es un producto de degradación de la fibrina entrecruzada y su nivel plasmático se eleva en presencia de formación y posterior lisis de un coágulo. Su principal utilidad en el diagnóstico de TEP radica en su alto valor predictivo negativo (VPN) del 95%. Esto significa que un resultado negativo en un paciente con baja o intermedia probabilidad clínica de TEP, prácticamente excluye la enfermedad. El método más fiable para su cuantificación es el ELISA, y el valor de corte para considerarlo positivo es generalmente de 500 μg/L.
Es fundamental determinar el Dímero D en todos los pacientes con sospecha de TEP y una probabilidad clínica baja o intermedia según Wells o Ginebra. Si el resultado es menor a 500 μg/L, la TEP puede excluirse de manera segura, evitando así estudios adicionales en hasta un 30% de los pacientes. Sin embargo, su especificidad es baja, ya que se eleva en muchas otras condiciones (infecciones, cirugía reciente, cáncer, embarazo, hospitalización, etc.). En pacientes hospitalizados, el Dímero D puede ser positivo hasta en un 90%, por lo que en este contexto, los estudios de imagen cobran mayor relevancia. Es importante recordar que un Dímero D positivo no confirma TEP, solo indica la necesidad de continuar la evaluación.

Un aspecto relevante mencionado en la literatura es la posibilidad de ajustar el punto de corte del Dímero D por edad en pacientes mayores de 50 años. Si el punto de corte usual es 500 mcg/L, se puede multiplicar la edad por 10 (por ejemplo, a los 60 años, el valor normal sería hasta 600 mcg/L; a los 75, hasta 750 mcg/L).
Estudios de Laboratorio y Gabinete Iniciales: Más Allá del Diagnóstico
Los estudios de laboratorio de rutina y los exámenes de gabinete iniciales rara vez son diagnósticos para TEP, pero son útiles para descartar otras patologías o para evaluar la severidad del cuadro.
- Estudios de Laboratorio de Rutina: Pueden mostrar leucocitosis leve a moderada, pero es un hallazgo inespecífico.
- Gasometría Arterial: El hallazgo más característico es la hipoxemia con un gradiente alvéolo-arterial aumentado, debido al aumento del espacio muerto alveolar. También puede observarse alcalosis respiratoria aguda por taquipnea. Sin embargo, hasta en un 20% de los pacientes, la gasometría puede ser normal. La hipercapnia es rara y sugiere disfunción respiratoria previa.
- Radiografía de Tórax: Generalmente normal o con signos inespecíficos como atelectasias laminares, elevación del hemidiafragma o derrame pleural. Puede orientar hacia un problema diferente. Signos clásicos como la "joroba de Hampton" (opacidad de base pleural) o el "signo de Westermark" (oligohemia focal) son infrecuentes y solo se observan en TEP de gran tamaño.
- Electrocardiograma (EKG): Es una herramienta de baja utilidad diagnóstica directa, ya que es inespecífico. La taquicardia sinusal es el hallazgo más frecuente. Otros signos incluyen desviación del eje de la onda P o QRS a la derecha, bloqueo de rama derecha (completo o incompleto), y el famoso signo de McGin-White (S1, Q3, T3), que solo se presenta en el 15% de los casos. La inversión simétrica de la onda T en precordiales derechas también puede observarse.
En conjunto, estos estudios no pueden confirmar ni descartar TEP debido a su baja especificidad.
La Angiotomografía Computarizada (AngioTAC): El Estándar Actual
La Angiotomografía computarizada (AngioTAC) de tórax con contraste se ha consolidado como el estudio de elección para el diagnóstico de TEP. Con el advenimiento de la modalidad multidetector, ha mejorado significativamente su resolución espacial y temporal, alcanzando una sensibilidad del 83% al 90% y una especificidad del 90% al 96%, con capacidad para valorar hasta el nivel subsegmentario.
Ventajas de la AngioTAC:
- Alta Precisión: Su validez clínica para descartar TEP es comparable a la de la angiografía pulmonar, considerándose el nuevo "gold standard" en muchos centros.
- Rapidez y Facilidad: Es un estudio rápido y relativamente fácil de realizar.
- Evaluación Integral: Permite valorar la vasculatura de las extremidades inferiores para diagnosticar TVP concomitante, y también evalúa el parénquima pulmonar y otras estructuras torácicas, descartando condiciones que simulen TEP (derrames, infiltrados, atelectasias).
- Visualización Directa: Ofrece la visualización directa del defecto de perfusión y, ocasionalmente, del trombo.
Desventajas de la AngioTAC:
- Radiación: Es una limitante, especialmente en pacientes embarazadas.
- Contraste: El uso de medio de contraste limita su aplicación en pacientes con insuficiencia renal.
- Recursos: Requiere equipo técnico especial y personal capacitado.
Si un paciente presenta una probabilidad clínica baja o intermedia con un Dímero D mayor a 500 μg/L, o una probabilidad clínica alta, la AngioTAC es el siguiente paso. Si es positiva, se inicia el tratamiento sin necesidad de más estudios.
Otros Métodos de Imagen: Complementos y Alternativas
Evaluación de Miembros Inferiores: Buscando la Fuente
Dado que aproximadamente el 90% de los coágulos que causan TEP provienen de las extremidades inferiores, la evaluación de su sistema venoso es vital. El ultrasonido por compresión (UC) de los miembros inferiores es un método no invasivo con una sensibilidad y especificidad del 90% y 95% respectivamente para TVP proximal. Si se confirma una TVP por UC en un paciente con sospecha de TEP, la anticoagulación total puede iniciarse sin estudios adicionales. La venografía por tomografía, a menudo incluida en protocolos de AngioTAC, también permite evaluar las venas pélvicas y la vena cava, siendo superior en casos de obesidad mórbida o edema importante.
Gammagrama Pulmonar V/Q: Un Legado Relevante
El gammagrama pulmonar de ventilación/perfusión (V/Q) fue durante años el estudio de primera elección, aunque ahora ha sido desplazado por la AngioTAC. Consiste en dos fases: una de perfusión (Tc99) y otra ventilatoria (Xenón133 o Tc99 en aerosol). Un gammagrama compatible con TEP muestra áreas de hipocaptación ("zonas frías") en la fase perfusoria combinadas con ventilación normal (desequilibrio ventilación-perfusión o "mismatch").
La interpretación se basa en los criterios PIOPED, clasificando la probabilidad en alta, intermedia (indeterminada), baja y normal/casi normal. Un gammagrama normal puede descartar TEP con alta confianza (solo 3% de falsos negativos). Sin embargo, un resultado de probabilidad intermedia o baja no es diagnóstico y requiere estudios adicionales, siendo una de sus principales limitaciones.

Angiografía Pulmonar: El "Gold Standard" Histórico
La angiografía pulmonar sigue siendo considerada el Gold Standard para el diagnóstico de TEP, a pesar de haber sido en gran medida reemplazada por la AngioTAC. Consiste en la observación directa de un defecto de llenado, un trombo o la amputación de una rama de la arteria pulmonar. Sus ventajas incluyen la certeza diagnóstica y la capacidad de localizar trombos incluso en ramas subsegmentarias. Sin embargo, es un estudio invasivo, requiere medio de contraste y conlleva un pequeño riesgo de mortalidad (0.2%), especialmente en pacientes críticamente enfermos.
Ecocardiograma: Clave en el Pronóstico y Descarte Diferencial
El ecocardiograma transtorácico no es un estudio diagnóstico directo para TEP, con una sensibilidad del 60% al 70%. Su utilidad principal radica en la identificación de signos indirectos de TEP que sugieren sobrecarga del ventrículo derecho (VD), como dilatación ventricular, hipertensión arterial pulmonar y un gradiente sistólico de la válvula tricúspide elevado. Signos específicos como el de McConnell (hipocinesia de la pared libre del VD con ápex normal) y el signo 60-60 (tiempo de aceleración de la tricúspide < 60 ms con gradiente tricúspide entre 30 y 60 mmHg) son importantes para el diagnóstico diferencial y el pronóstico.
Si no se encuentran datos de sobrecarga o disfunción del VD, se puede descartar TEP como causa de inestabilidad hemodinámica. Además, permite descartar otras patologías cardíacas que puedan simular un TEP, como taponamiento cardíaco, disfunción valvular o infarto de miocardio. Su papel es más pronóstico y de descarte que diagnóstico directo.
Clasificación de la Gravedad del TEP: Estratificando el Riesgo
Una vez diagnosticado el TEP, es crucial clasificar su riesgo de mortalidad temprana para guiar el manejo. La European Society of Cardiology recomienda una clasificación basada en la gravedad de la presentación y la existencia de hipotensión o choque cardiogénico, además de marcadores de disfunción ventricular derecha y daño miocárdico. Esta clasificación divide a los pacientes en riesgo alto, intermedio (alto o bajo) y bajo, proporcionando un estimado de la mortalidad intrahospitalaria a 30 días.
- Riesgo Alto: Pacientes con choque o hipotensión (caída de TAS > 40 mmHg de la basal o TAS < 90 mmHg por > 15 minutos).
- Riesgo Intermedio: Pacientes hemodinámicamente estables pero con marcadores de disfunción del VD (dilatación por eco/TAC, elevación de BNP/pro-BNP) o daño miocárdico (elevación de troponinas I o T). Se subdivide en intermedio-alto (ambos marcadores positivos) e intermedio-bajo (solo uno positivo).
- Riesgo Bajo: Pacientes estables sin marcadores de disfunción de VD ni daño miocárdico.
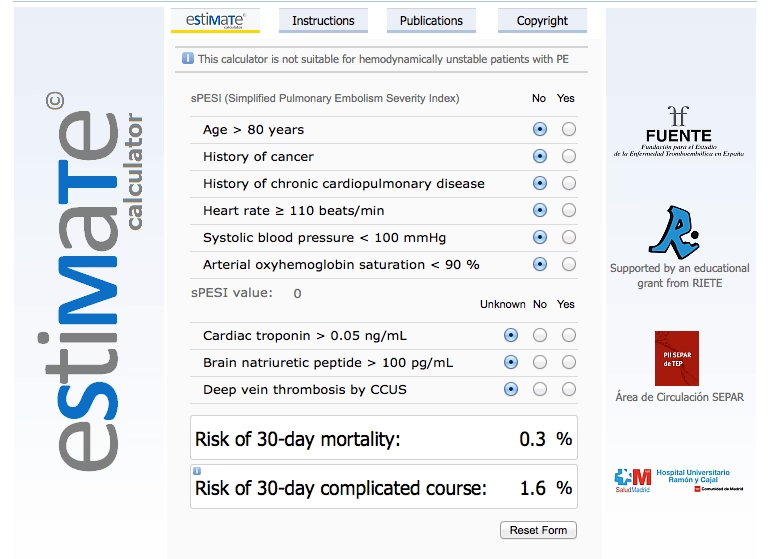
Para una evaluación más refinada del riesgo de mortalidad precoz, especialmente para decidir el manejo ambulatorio versus hospitalario, se utiliza la Escala PESI (Pulmonary Embolism Severity Index).
Escala PESI (Pulmonary Embolism Severity Index)
La Escala PESI es una herramienta de pronóstico clínico que evalúa el riesgo de mortalidad en pacientes con TEP. Toma en cuenta comorbilidades y signos clínicos al momento de la evaluación inicial, clasificando a los pacientes en cinco grupos de riesgo. Una versión simplificada de la escala PESI es la siguiente:
| Variable | Puntos |
|---|---|
| Edad (cada año) | 1 |
| Cáncer | 30 |
| Insuficiencia Cardíaca Crónica | 10 |
| Enfermedad Pulmonar Crónica | 10 |
| Frecuencia cardíaca ≥ 110 lpm | 20 |
| Presión arterial sistólica < 100 mm Hg | 30 |
| Frecuencia respiratoria ≥ 30 rpm | 20 |
| Temperatura < 36°C | 20 |
| Estado mental alterado (compromiso de conciencia) | 60 |
| Saturación de oxígeno < 90% | 20 |
La suma de estos puntos clasifica a los pacientes en grupos de bajo, intermedio o alto riesgo. Un paciente con TEP diagnosticado, pero con un puntaje PESI bajo, Dímero D, pro-BNP y troponinas normales, y una relación VD/VI en la AngioTAC baja, tiene un bajo riesgo de mortalidad y puede ser manejado ambulatoriamente con anticoagulación efectiva. Por el contrario, si alguno de estos parámetros sugiere disfunción del VD, el paciente se clasifica como TEP submasivo y requiere hospitalización y monitorización estricta.
Preguntas Frecuentes (FAQs) sobre la Evaluación del TEP
¿Qué es el Tromboembolismo Pulmonar (TEP)?
Es una condición grave en la que uno o más coágulos de sangre (émbolos) viajan desde otras partes del cuerpo, generalmente las venas profundas de las piernas (trombosis venosa profunda o TVP), hasta los pulmones, obstruyendo las arterias pulmonares y dificultando el flujo sanguíneo y el intercambio de oxígeno.
¿Cuáles son los síntomas más comunes del TEP?
Los síntomas varían, pero los más frecuentes son la disnea (dificultad para respirar) de aparición súbita, dolor torácico de tipo pleurítico (que empeora al respirar profundo), tos y, en ocasiones, hemoptisis (toser sangre). En casos graves, puede haber síncope (desmayo) o colapso circulatorio.
 De 0 a 5 puntos corresponde a bajo riesgo (tasa de eventos tromboembólicos < 1% anual); 6 puntos, a riesgo moderado (1-2% anual), y 7-15 puntos, alto riesgo (\u2265 2% anual) (tabla 1).[/caption]
De 0 a 5 puntos corresponde a bajo riesgo (tasa de eventos tromboembólicos < 1% anual); 6 puntos, a riesgo moderado (1-2% anual), y 7-15 puntos, alto riesgo (\u2265 2% anual) (tabla 1).[/caption]
¿Qué es el Dímero D y cómo ayuda en el diagnóstico de TEP?
El Dímero D es una sustancia que se produce cuando un coágulo de sangre se degrada. Un resultado negativo de Dímero D, especialmente en pacientes con baja o intermedia probabilidad clínica de TEP, es muy útil para descartar la enfermedad debido a su alto valor predictivo negativo.
¿Qué son las escalas de Wells y Ginebra?
Son herramientas de probabilidad clínica que utilizan una serie de variables (síntomas, signos y factores de riesgo) para estimar la probabilidad de que un paciente tenga TEP. Ayudan a los médicos a decidir qué pruebas diagnósticas son las más apropiadas a continuación.
¿Es la angiotomografía el mejor estudio para diagnosticar TEP?
Actualmente, la angiotomografía computarizada (AngioTAC) de tórax es el método de imagen de elección para el diagnóstico de TEP debido a su alta sensibilidad y especificidad, capacidad para visualizar directamente los trombos y evaluar otras estructuras torácicas.
¿Se puede descartar TEP si la radiografía de tórax y el EKG son normales?
No. La radiografía de tórax y el electrocardiograma (EKG) son estudios inespecíficos en el TEP. A menudo son normales o muestran alteraciones que pueden deberse a otras causas, por lo que no son suficientes para confirmar ni descartar la enfermedad por sí solos.
¿Cuándo se considera un TEP de alto riesgo?
Un TEP se considera de alto riesgo si el paciente presenta inestabilidad hemodinámica, como choque o hipotensión persistente. También se evalúa el riesgo intermedio y bajo basándose en marcadores de disfunción del ventrículo derecho o daño miocárdico.
¿El ecocardiograma diagnostica TEP directamente?
Generalmente no. El ecocardiograma es más útil para identificar signos indirectos de TEP, como la sobrecarga del ventrículo derecho, y para descartar otras causas de inestabilidad hemodinámica o disnea. Su papel es más pronóstico que diagnóstico directo de la presencia del trombo.
¿Qué es la escala PESI?
La Escala PESI (Pulmonary Embolism Severity Index) es una herramienta de pronóstico clínico que se utiliza después de un diagnóstico de TEP para estratificar el riesgo de mortalidad temprana del paciente. Ayuda a determinar si el paciente puede ser manejado de forma ambulatoria o si requiere hospitalización y monitorización intensiva.
Conclusión
El diagnóstico del Tromboembolismo Pulmonar comienza invariablemente con una alta sospecha clínica, que a menudo se desencadena por la presencia de síntomas inespecíficos o aislados. Es de suma importancia en todo paciente con sospecha de TEP aplicar rigurosamente una de las escalas de probabilidad clínica validadas, como la de Wells o Ginebra, para clasificar el riesgo inicial. El siguiente paso crucial, especialmente en pacientes de riesgo bajo o intermedio, es la determinación del Dímero D, una herramienta poderosa que permite excluir la TEP de manera segura si es negativo. Si el Dímero D es positivo o la probabilidad clínica es alta, la Angiotomografía de vasos pulmonares se convierte en el método diagnóstico de elección para confirmar la presencia del émbolo. Además, la estratificación del riesgo post-diagnóstico mediante herramientas como la Escala PESI y los marcadores de disfunción ventricular derecha y daño miocárdico es fundamental para guiar el manejo y mejorar el pronóstico del paciente. La evaluación del TEP es un proceso complejo y dinámico que requiere una combinación inteligente de juicio clínico, herramientas de puntuación y estudios de imagen avanzados, todo con el objetivo de proporcionar un diagnóstico oportuno y un tratamiento eficaz.
Si quieres conocer otros artículos parecidos a Desentrañando el TEP: Guía Completa de Evaluación puedes visitar la categoría Cálculos.
