11/02/2022
La apnea obstructiva del sueño (AOS) es un trastorno que afecta a millones de personas, interrumpiendo la respiración durante el sueño y comprometiendo la calidad de vida. Para muchos, la terapia de Presión Positiva Continua en las Vías Respiratorias (CPAP) se ha convertido en el tratamiento más eficaz, proporcionando un flujo constante de aire presurizado para mantener las vías respiratorias abiertas. Sin embargo, la efectividad de esta terapia depende crucialmente de un factor: la presión correcta. Una presión inadecuada, ya sea demasiado baja o demasiado alta, puede no solo anular los beneficios del tratamiento, sino también generar efectos secundarios incómodos y desalentadores. Comprender cómo se determina y ajusta la presión de tu dispositivo CPAP es fundamental para garantizar un tratamiento exitoso y un descanso reparador.
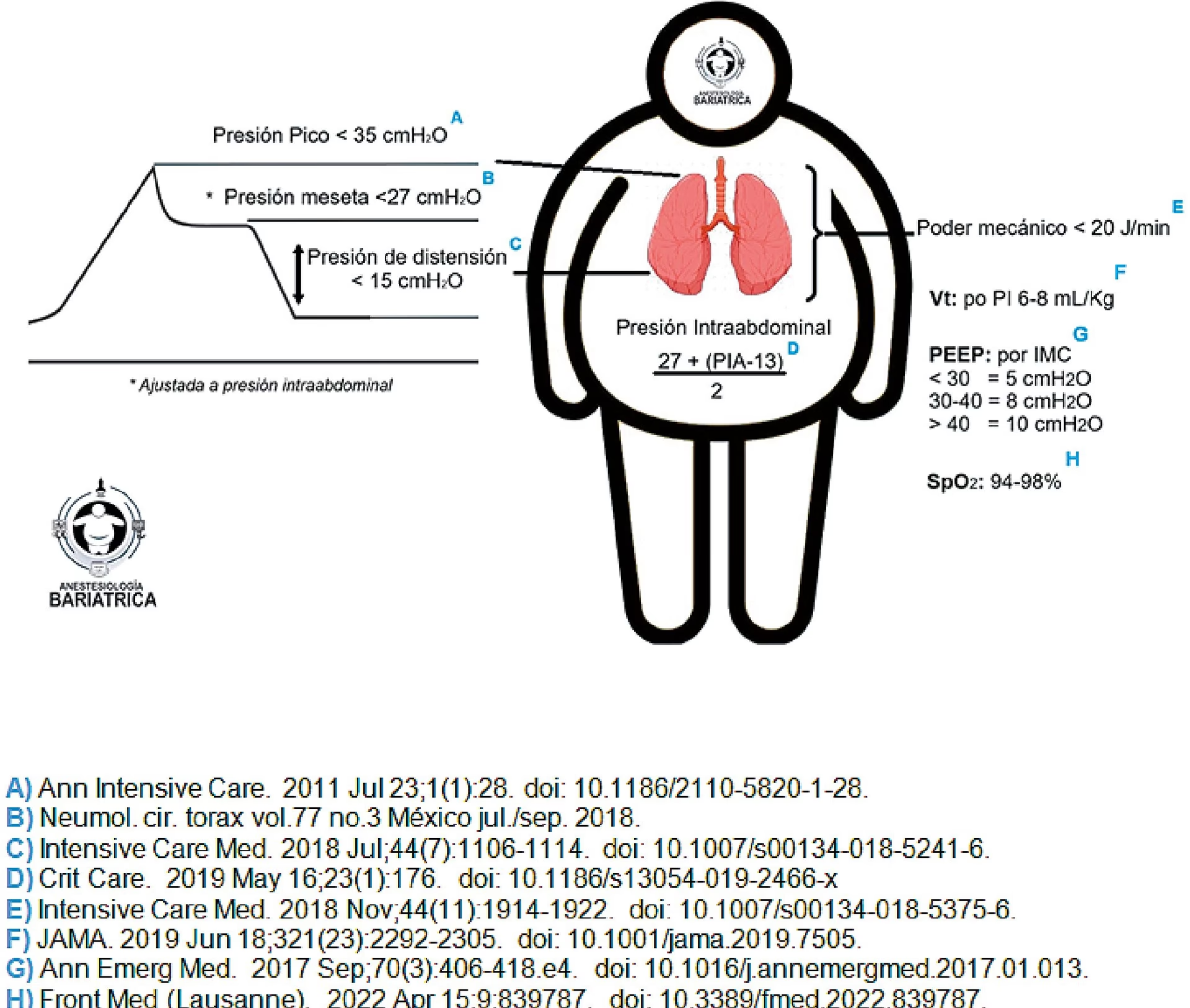
Este artículo explora en profundidad los mecanismos de la presión CPAP, los factores que influyen en su configuración y cómo identificar si tu nivel de presión necesita ser recalibrado. Nuestro objetivo es brindarte la información necesaria para que, en conjunto con tu especialista del sueño, puedas optimizar tu terapia y disfrutar de los beneficios transformadores de un sueño ininterrumpido.
- ¿Qué es la Presión CPAP y Cómo se Mide?
- Factores que Influyen en la Configuración de la Presión CPAP
- ¿Cómo Saber si tu Presión CPAP es la Correcta?
- Máquinas APAP: Una Alternativa Adaptable
- La Ventilación con Presión Positiva No Invasiva (VPPNI) en el Contexto General
- Monitorización y Coordinación de la Terapia
- Tabla Comparativa: Síntomas de Presión CPAP Incorrecta
- Preguntas Frecuentes (FAQ)
- Conclusión
¿Qué es la Presión CPAP y Cómo se Mide?
La presión en una máquina CPAP se mide en centímetros de presión de agua (cm H2O), una unidad estándar en el ámbito médico respiratorio. La mayoría de los dispositivos CPAP operan dentro de un rango de presión que va desde los 4 cm H2O hasta los 20 cm H2O. Es importante destacar que la configuración de presión ideal varía significativamente de una persona a otra, ya que depende de factores anatómicos, hábitos de sueño y la gravedad de la apnea. El promedio de presión para personas con AOS suele rondar los 9 cm H2O, pero esto es solo un punto de referencia.
La determinación de la presión adecuada es un proceso clínico que debe ser llevado a cabo por un profesional de la salud. El método más común y preciso para establecer la presión óptima de CPAP es a través de un estudio de titulación de CPAP. Este estudio es similar a un estudio del sueño tradicional y generalmente se realiza durante la noche en un centro del sueño o en un hospital. Durante la titulación, se colocan sensores en el cuerpo del paciente para monitorear una variedad de parámetros fisiológicos, incluyendo los niveles de oxígeno, la respiración, la frecuencia cardíaca, las ondas cerebrales y los movimientos corporales.
Un médico o especialista del sueño ajusta cuidadosamente los niveles de presión del CPAP hasta encontrar la presión más baja que sea efectiva para mantener las vías respiratorias del paciente completamente abiertas y prevenir los eventos de apnea y hipopnea. Un indicador clave que se monitorea es el Índice de Apneas-Hipopneas (IAH), que mide cuántas veces una persona deja de respirar o respira superficialmente durante el sueño. La meta es reducir el IAH a niveles normales. Muchas máquinas CPAP modernas registran el IAH del usuario, proporcionando datos valiosos que el médico puede utilizar para realizar ajustes posteriores si fuera necesario.
Además de la presión, durante el estudio de titulación también se ajusta al paciente una mascarilla CPAP adecuada. La elección de la mascarilla (facial completa, nasal o de almohadillas nasales) es crucial para la comodidad y la efectividad del tratamiento, ya que un ajuste incorrecto puede llevar a fugas de aire o incomodidad, afectando la adherencia a la terapia.
Factores que Influyen en la Configuración de la Presión CPAP
La presión necesaria para una terapia CPAP efectiva no es un valor estático, sino que está influenciada por una combinación de factores anatómicos, de estilo de vida y hábitos de sueño. Comprender estos elementos puede ayudar a explicar por qué tu presión CPAP es única y por qué podría necesitar ajustes con el tiempo:
- Factores Anatómicos: Ciertas características físicas pueden aumentar el riesgo de AOS y, por lo tanto, influir en la presión requerida. Esto incluye una mandíbula inferior pequeña, una lengua o amígdalas grandes, o una circunferencia del cuello superior a 43 cm. Un tabique nasal desviado también puede dificultar la respiración y requerir una presión más alta.
- Índice de Masa Corporal (IMC): Las personas con obesidad suelen tener tejido adicional en la garganta que puede restringir el flujo de aire a los pulmones. Generalmente, los requisitos de presión tienden a aumentar con el peso de la persona.
- Alergias Nasales y Congestión: Las alergias y la congestión nasal pueden dificultar la respiración, reduciendo la ingesta de oxígeno y requiriendo una mayor presión para mantener las vías aéreas despejadas. En estos casos, un humidificador en la máquina CPAP y la limpieza regular de los filtros pueden ser de gran ayuda.
- Posición al Dormir: Dormir boca arriba es, en general, la posición menos favorable para las personas con apnea del sueño, ya que la gravedad puede hacer que la lengua y los tejidos blandos colapsen la vía aérea. Dormir de lado a menudo reduce la gravedad de la apnea y, en algunos casos, puede permitir una presión CPAP más baja.
¿Cómo Saber si tu Presión CPAP es la Correcta?
Una presión CPAP correctamente configurada debería aliviar los síntomas asociados con la apnea del sueño, como los ronquidos, la somnolencia diurna excesiva y las interrupciones del sueño. Si no experimentas una mejora en la calidad de tu sueño o en tus síntomas, es probable que necesites consultar a tu médico para ajustar la configuración de la presión.
Señales de que tu Presión CPAP es Demasiado Baja
Si la presión de tu máquina CPAP es insuficiente, tus vías respiratorias podrían no estar recibiendo el soporte necesario para mantenerse abiertas. Las señales comunes de una presión CPAP demasiado baja incluyen:
- Despertarse sintiéndose cansado, aturdido o sin haber descansado.
- Ronquidos fuertes persistentes.
- Sensación de ahogo o jadeo durante la noche.
- Falta de mejora en condiciones asociadas, como la presión arterial alta.
- Un IAH que no mejora significativamente después de integrar la terapia CPAP en tu rutina de sueño.
Señales de que tu Presión CPAP es Demasiado Alta
La incomodidad es el indicio más fuerte de que tu configuración de presión podría ser excesiva. Una presión demasiado alta puede forzar el aire en el esófago, un fenómeno conocido como aerofagia. Los síntomas de una presión CPAP excesiva incluyen:
- Dificultad para exhalar contra la presión del aire.
- Sequedad excesiva en la nariz y la boca, o una sensación de ardor en la garganta.
- Fugas constantes de la mascarilla, incluso si está bien ajustada.
- Sensación de hinchazón abdominal, eructos frecuentes o flatulencia debido a la aerofagia.
- Dolor abdominal o náuseas en casos más severos de aerofagia.
La aerofagia ocurre cuando el aire presurizado de la máquina CPAP, en lugar de ir solo a las vías respiratorias, entra accidentalmente en el esófago y llega al estómago. Esto puede ser muy incómodo. Las soluciones para la aerofagia incluyen:
- Reducción de la presión: Ajustar la presión a un nivel más bajo que siga siendo efectivo.
- Cambios en la posición al dormir: Dormir de lado o con la cabecera de la cama ligeramente elevada puede ayudar a prevenir que el aire entre en el esófago.
- Mascarilla adecuada: Asegurarse de que la mascarilla esté bien ajustada y considerar el uso de mascarillas nasales, que a veces son menos propensas a causar aerofagia que las faciales completas.
Es crucial que cualquier ajuste en la presión de tu CPAP sea realizado bajo la supervisión de un médico, ya que un cambio incorrecto podría comprometer la efectividad del tratamiento de la apnea del sueño.
Máquinas APAP: Una Alternativa Adaptable
Si continúas experimentando problemas con las configuraciones de presión de tu dispositivo CPAP, tu médico podría recetarte una máquina de Presión Positiva en las Vías Respiratorias con Autoajuste (APAP). A diferencia de las máquinas CPAP que mantienen una presión constante, los dispositivos APAP ajustan automáticamente los niveles de presión durante la noche en función de los patrones de respiración del usuario. La máquina comienza con una configuración baja y aumenta la presión según los cambios en la respiración y la resistencia de las vías respiratorias.
Aunque las máquinas APAP se autoajustan, un médico sigue siendo quien debe prescribir un rango de presión ideal adaptado a tus necesidades específicas. Si el rango es incorrecto, aún podrías experimentar efectos secundarios adversos. La flexibilidad de un APAP puede ser particularmente beneficiosa para aquellos cuyas necesidades de presión varían a lo largo de la noche o en diferentes noches, por ejemplo, debido a cambios en la posición al dormir o al consumo de alcohol.
La Ventilación con Presión Positiva No Invasiva (VPPNI) en el Contexto General
La CPAP es una forma de Ventilación con Presión Positiva No Invasiva (VPPNI), un soporte ventilatorio mecánico que se aplica a través de una mascarilla facial o nasal, sin necesidad de intubación. La VPPNI, que incluye tanto la CPAP como la BiPAP (presión positiva con dos niveles en la vía respiratoria), es ampliamente utilizada en el tratamiento de la insuficiencia respiratoria aguda, evitando la necesidad de intubación en muchos casos.
Los mecanismos de la VPPNI son fascinantes: reduce el trabajo respiratorio, aumenta la distensibilidad pulmonar (facilidad con la que los pulmones se expanden), abre los alvéolos colapsados mejorando el intercambio de gases y reduce la discordancia ventilación-perfusión. Además, la presión positiva incrementa la presión hidrostática, desplazando el líquido de edema hacia el sistema vascular, y aumenta la presión intratorácica, lo que reduce el retorno venoso al corazón y la poscarga. En el caso de la apnea del sueño, la CPAP específicamente mantiene abiertas las vías respiratorias flexibles de calibre pequeño, facilitando la espiración y previniendo el colapso.

Mientras que la CPAP aplica una presión uniforme durante la inspiración y la espiración, la BiPAP alterna niveles distintos de presión entre ambas fases, lo que puede ser más cómodo para algunos pacientes, especialmente aquellos con problemas pulmonares donde la exhalación contra una presión constante es difícil.
Monitorización y Coordinación de la Terapia
Una vez iniciada la terapia CPAP, la monitorización continua de la respuesta del paciente es esencial. Los profesionales de la salud utilizan varios parámetros fisiológicos y objetivos para evaluar la efectividad del tratamiento:
- Frecuencia Respiratoria: Una disminución en la frecuencia y el esfuerzo respiratorio puede indicar una respuesta positiva.
- Frecuencia Cardíaca: La mejora de la ventilación y perfusión puede disminuir la frecuencia cardíaca, aunque también puede aumentar debido al incremento de la presión intratorácica.
- Presión Arterial: El aumento de la presión intratorácica puede reducir el retorno venoso al corazón y, por ende, la presión arterial. La hipotensión podría ser un indicativo de que se necesita reducir la presión.
- Saturación de Oxígeno (SpO2): La SpO2 debe mejorar con la aplicación de la CPAP.
- Capnografía Teleespiratoria (ETCO2): Algunos clínicos monitorean el dióxido de carbono al final de la espiración. Una disminución del ETCO2 puede reflejar una mejoría respiratoria.
- Disnea Subjetiva: Las valoraciones del paciente sobre su dificultad para respirar son importantes para ajustar la comodidad y efectividad del tratamiento.
Es fundamental que los pacientes informen a su médico sobre cualquier incomodidad o síntoma persistente. La coordinación con los servicios de urgencias o centros hospitalarios es vital si la terapia se inicia en un contexto prehospitalario, asegurando la continuidad del tratamiento y el uso de equipos compatibles.
Tabla Comparativa: Síntomas de Presión CPAP Incorrecta
| Síntoma | Presión Demasiado Baja | Presión Demasiado Alta |
|---|---|---|
| Fatiga o somnolencia al despertar | X | |
| Ronquidos persistentes | X | |
| Sensación de ahogo o jadeo nocturno | X | |
| Índice de Apneas-Hipopneas (IAH) elevado | X | |
| Dificultad para exhalar | X | |
| Sequedad excesiva en boca, nariz o garganta | X | |
| Hinchazón abdominal (aerofagia) | X | |
| Eructos o flatulencia frecuentes | X | |
| Fugas de la mascarilla frecuentes | X | |
| Irritación o dolor en la garganta/nariz | X |
Preguntas Frecuentes (FAQ)
¿Cómo sé si mi presión CPAP necesita ajustarse?
Si experimentas consistentemente incomodidad durante la terapia CPAP, o no notas ninguna mejora en tu sueño o salud general, es probable que la presión de tu CPAP necesite ser ajustada. La fatiga persistente, los ronquidos fuertes, las fugas de la mascarilla y la dificultad para exhalar son todos indicadores de niveles de presión subóptimos. Un IAH por encima del promedio también sugiere que tu configuración de presión puede ser demasiado baja.
¿A qué presión debería configurarse mi CPAP?
Un médico determina la configuración de presión adecuada basándose en tu estudio de titulación de CPAP y tu IAH. Tu presión podría necesitar ajustarse más adelante si pierdes o ganas peso significativamente, cambias tu posición al dormir o comienzas a tomar ciertos medicamentos. Siempre habla con tu médico si sospechas que tu nivel de presión necesita un ajuste.
¿Cómo puedo ajustar la presión de mi CPAP?
Si crees que tu nivel de presión necesita un ajuste, comunícate con el consultorio de tu médico y lleva tu máquina CPAP a la cita. Tu médico evaluará los datos del dispositivo y realizará los cambios necesarios. Las configuraciones de presión solo deben cambiarse bajo supervisión médica.
¿La aerofagia es un problema común entre los usuarios de CPAP?
Sí, la aerofagia es relativamente común entre los usuarios de CPAP, especialmente al comienzo del tratamiento. Sin embargo, con los ajustes adecuados, la mayoría de las personas pueden superar este problema.
¿Debo dejar de usar mi CPAP si tengo aerofagia?
No es recomendable dejar de usar el CPAP sin consultar a un especialista. En lugar de eso, es mejor ajustar la configuración del dispositivo o probar otras soluciones para reducir la aerofagia.
¿Puede la aerofagia desaparecer con el tiempo?
En muchos casos, la aerofagia disminuye a medida que el cuerpo se adapta al uso del CPAP. No obstante, es importante tomar medidas para aliviar los síntomas y asegurar que la terapia siga siendo efectiva.
Conclusión
La terapia CPAP es una herramienta poderosa y efectiva para el tratamiento de la apnea del sueño, capaz de transformar la calidad de vida de quienes la padecen. Sin embargo, su éxito radica en la precisión de su configuración, especialmente en lo que respecta a la presión. Entender los factores que influyen en esta presión, reconocer las señales de que está mal ajustada y saber cuándo buscar ayuda profesional son pasos cruciales para maximizar los beneficios de tu tratamiento.
Recuerda que la información proporcionada en este artículo tiene fines educativos y no debe reemplazar la consulta con un profesional de la salud. Si tienes dudas sobre la presión de tu CPAP o experimentas cualquier síntoma adverso, tu médico especialista en sueño es la persona indicada para guiarte y asegurar que tu terapia sea tan efectiva y cómoda como sea posible. Un sueño de calidad es la base de una vida saludable, y con la presión CPAP correcta, está al alcance de tu mano.
Si quieres conocer otros artículos parecidos a Guía Completa para Entender la Presión CPAP puedes visitar la categoría Cálculos.
