22/01/2026
En el ámbito de la medicina, especialmente en la pediatría, la evaluación precisa de la condición de un paciente es fundamental para un diagnóstico y tratamiento adecuados. Cuando se trata de problemas respiratorios, la observación clínica y el uso de herramientas estandarizadas son de vital importancia. Estas herramientas, conocidas como escalas clínicas, permiten a los profesionales de la salud cuantificar la gravedad de una afección, monitorear su evolución y determinar la efectividad de las intervenciones. Lejos de ser meros números, estas escalas son calculadoras de la salud que transforman observaciones complejas en puntajes interpretables, facilitando la toma de decisiones clínicas.
Este artículo explorará en profundidad algunas de las escalas más relevantes utilizadas en la evaluación del distrés respiratorio en niños: la Escala de Wood-Downes modificada por Ferres, el Score de TAL y el Score de Downes. Comprenderemos qué mide cada una, cómo se interpretan sus puntajes y su aplicación práctica, especialmente en condiciones como la bronquiolitis y el síndrome de distrés respiratorio neonatal. Además, abordaremos el diagnóstico y manejo general de la bronquiolitis, un desafío común en la infancia.
- La Escala de Wood-Downes Modificada por Ferres: Una Herramienta Clave
- El Score de TAL: Evaluación Precisa en Bronquiolitis
- El Score de Downes: Un Pilar en la Evaluación Neonatal
- Diagnóstico y Manejo de la Bronquiolitis: Más Allá de los Scores
- Preguntas Frecuentes (FAQ)
- ¿Son estas escalas aplicables a adultos?
- ¿Qué tan precisas son estas escalas?
- ¿Pueden usarse estas escalas en el hogar?
- ¿Qué debo hacer si el puntaje de mi hijo es alto?
- ¿Cuál es la diferencia principal entre el Score de Downes y el Silverman-Andersen?
- ¿Por qué es importante evaluar la gravedad de la bronquiolitis?
La Escala de Wood-Downes Modificada por Ferres: Una Herramienta Clave
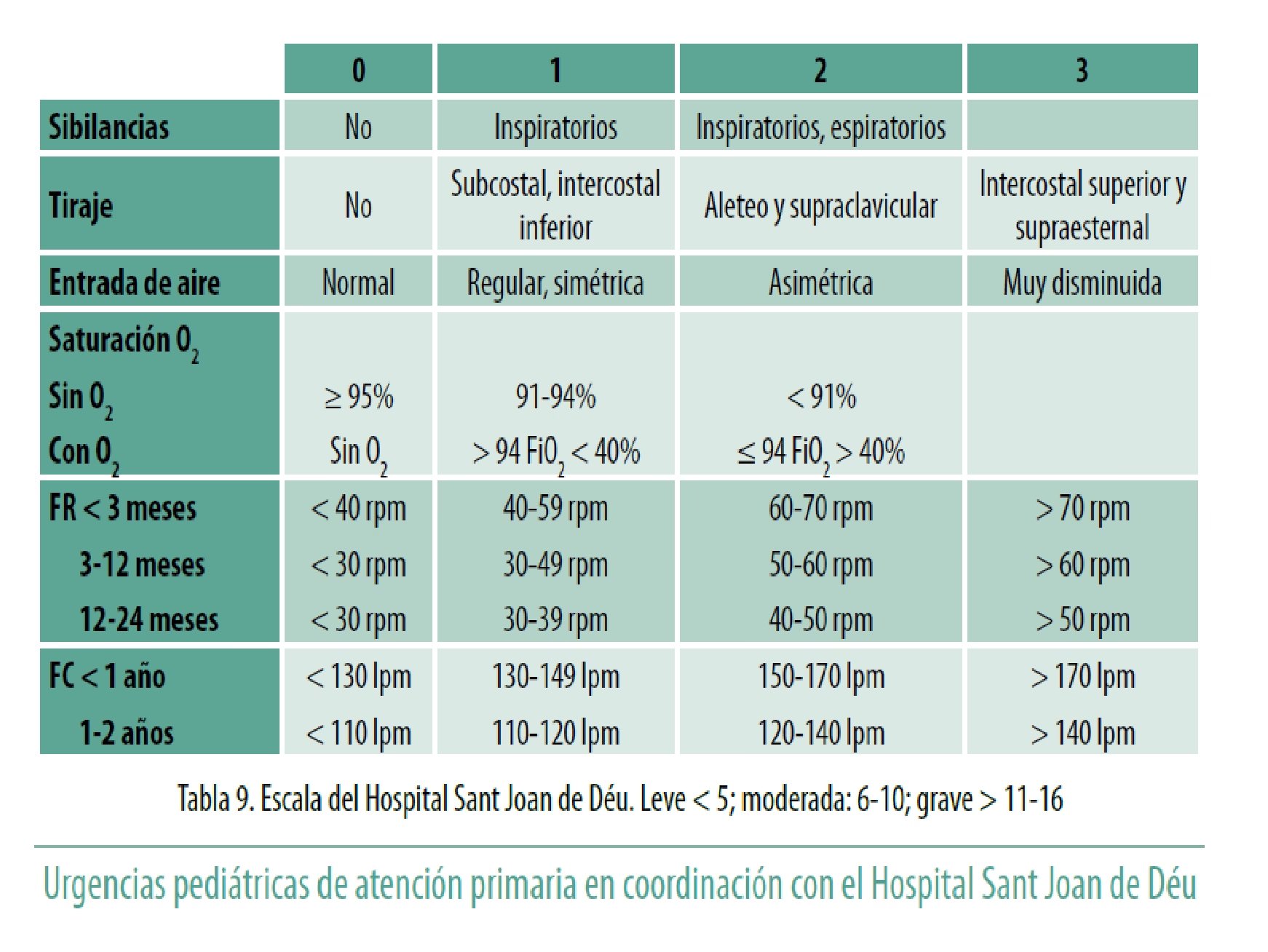
La Escala de Wood-Downes, en su versión modificada por Ferres, es una herramienta ampliamente reconocida para la evaluación respiratoria pediátrica. Su diseño permite una valoración rápida y objetiva del grado de dificultad respiratoria en niños, siendo particularmente útil en escenarios de emergencia o en el seguimiento de enfermedades respiratorias agudas. Esta escala se compone de un conjunto de cinco variables clínicas, cada una de las cuales se puntúa en una escala de 0 a 2 puntos, lo que permite obtener un puntaje total que refleja la severidad del cuadro.
Las variables que integra la Escala de Wood-Downes modificada por Ferres son las siguientes:
- Presencia de sibilancias: Evalúa la presencia y la intensidad de estos ruidos respiratorios agudos, que indican estrechamiento de las vías aéreas.
- Intensidad de tirajes: Mide el esfuerzo respiratorio visible, como la retracción de los músculos intercostales o supraclaviculares.
- Frecuencia respiratoria (FR): Cuantifica el número de respiraciones por minuto, un indicador directo del esfuerzo para obtener oxígeno.
- Frecuencia cardíaca (FC): Evalúa la respuesta del corazón al estrés respiratorio, a menudo elevada en situaciones de hipoxia o esfuerzo.
- Cianosis: Determina la presencia de coloración azulada en piel o mucosas, un signo de oxigenación insuficiente en la sangre.
La suma de los puntajes de estas cinco variables proporciona un valor global. Un puntaje más alto en la escala de Wood-Downes indica una mayor gravedad del distrés respiratorio, alertando a los profesionales sobre la necesidad de intervenciones más urgentes o un monitoreo más estrecho. Su simplicidad y la relevancia de sus variables la convierten en una herramienta invaluable para la toma de decisiones clínicas rápidas y estandarizadas.
Tabla de Variables de la Escala de Wood-Downes Modificada por Ferres
| Variable Clínica | Puntuación 0 | Puntuación 1 | Puntuación 2 |
|---|---|---|---|
| Sibilancias | Ausentes | Al final de la espiración | En toda la espiración o inspiratorias/espiratorias |
| Tirajes | Ausentes | Leves | Moderados a Severos |
| Frecuencia Respiratoria | Normal para la edad | Ligeramente aumentada | Muy aumentada o Bradipnea |
| Frecuencia Cardíaca | Normal para la edad | Ligeramente aumentada | Muy aumentada o Bradicardia |
| Cianosis | Ausente | Con llanto | Constante |
El Score de TAL: Evaluación Precisa en Bronquiolitis
La bronquiolitis es una de las infecciones respiratorias más comunes en lactantes y niños pequeños, a menudo causada por el virus sincitial respiratorio (VSR). La evaluación de su gravedad es crucial para determinar la necesidad de hospitalización y el tipo de manejo. En este contexto, el Score de TAL, una modificación del puntaje de Bierman y Pierson, se presenta como una herramienta fundamental. Su propósito principal es permitir a los médicos evaluar con mayor precisión la evolución de la enfermedad y la respuesta al tratamiento en pacientes con bronquiolitis.
El Score de TAL tiene un puntaje mínimo de 0 y un máximo de 12. La interpretación de estos puntajes ayuda a clasificar la gravedad de la bronquiolitis:
- Bronquiolitis Leve: Puntaje de 4 o menos.
- Bronquiolitis Moderada: (Información no proporcionada, pero se infiere que estaría entre 5 y un valor intermedio).
- Bronquiolitis Grave: (Información no proporcionada, pero se infiere que sería un puntaje más alto).
Aunque los criterios específicos para los puntajes intermedios y severos no fueron detallados en la información proporcionada, la capacidad del Score de TAL para categorizar la gravedad de la bronquiolitis lo convierte en una herramienta invaluable para la toma de decisiones clínicas. Al proporcionar un sistema estandarizado para la evaluación, el Score de TAL contribuye a una mejor comunicación entre los profesionales de la salud y a un seguimiento más efectivo de los pacientes, asegurando que reciban la atención adecuada en el momento oportuno. La respuesta al tratamiento es un aspecto clave que este score permite monitorizar, lo que es vital para ajustar las terapias y optimizar los resultados.
El Score de Downes: Un Pilar en la Evaluación Neonatal
El Score de Downes es una herramienta clínica esencial, especialmente en el ámbito de la neonatología, utilizada para evaluar el distrés respiratorio neonatal, particularmente en el contexto del síndrome de distrés respiratorio (SDR). Su aplicación ayuda a predecir la necesidad de soporte respiratorio, incluida la administración de surfactante, una intervención crucial para los recién nacidos prematuros con pulmones inmaduros.
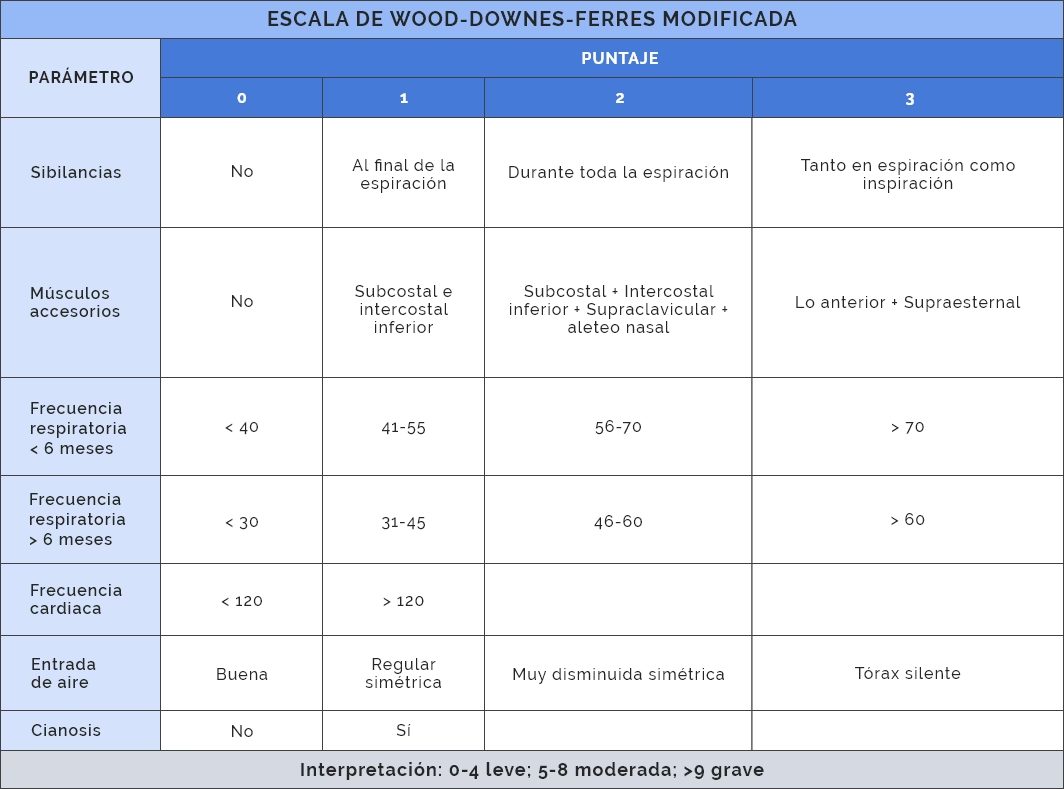
Cuando se utiliza una versión simplificada del Score de Downes como herramienta de cribado objetivo al ingreso, un puntaje de ≥ 4 ha demostrado una alta sensibilidad y un alto valor predictivo negativo (VPN) para la necesidad de recibir surfactante. Esto significa que los bebés con un puntaje bajo (menos de 4) tienen una baja probabilidad de necesitar surfactante, lo que puede tranquilizar a los profesionales. Por otro lado, un corte más alto, como un puntaje de ≥ 8, ha mostrado una muy buena especificidad y valor predictivo positivo (VPP) para predecir la necesidad de surfactante, identificando eficazmente a los bebés que probablemente lo requerirán.
La utilidad del Score de Downes radica en su simplicidad y confiabilidad. A diferencia de otras métricas más complejas como la FiO2 (fracción inspirada de oxígeno) o el RSS (Respiratory Severity Score), que pueden verse afectadas por la disponibilidad de equipos o la falta de estandarización, el Downes Score se basa en la observación clínica directa, lo que lo hace particularmente valioso en entornos con recursos limitados. De hecho, a menudo se utiliza en estos entornos para guiar el soporte respiratorio.
Comparado con otras escalas como el Score de Silverman-Andersen, el Downes modificado ha sido sugerido como más fiable y fácil de obtener, además de presentar una alta fiabilidad inter-observador. Esto lo convierte en una opción robusta para la evaluación en diversas situaciones clínicas.
Es importante señalar algunas limitaciones del estudio mencionado en la información, como el hecho de que el Score de Downes fue calculado y simplificado a partir de datos de enfermería de un solo centro y en un entorno con muchos recursos. Se requieren más estudios prospectivos para validar su uso seriado y para confirmar su capacidad para predecir la falla del CPAP (presión positiva continua en las vías respiratorias) y la necesidad de surfactante, así como su correlación con parámetros de gases sanguíneos. Sin embargo, su potencial para guiar decisiones clínicas sin depender de recursos costosos o no disponibles lo convierte en una herramienta invaluable para la identificación temprana de neonatos en riesgo.
Diagnóstico y Manejo de la Bronquiolitis: Más Allá de los Scores
Aunque las escalas clínicas son herramientas esenciales para evaluar la gravedad de la bronquiolitis, el diagnóstico inicial y el manejo de esta enfermedad implican un enfoque más amplio. El diagnóstico de bronquiolitis se basa principalmente en el diagnóstico clínico, es decir, en los síntomas que presenta el niño y en la auscultación de los pulmones con un estetoscopio por parte del proveedor de atención médica.
Generalmente, no son necesarios exámenes adicionales ni radiografías para confirmar la bronquiolitis. Sin embargo, el médico puede recomendar pruebas si el niño tiene riesgo de bronquiolitis grave, si los síntomas empeoran o si se sospecha otra afección. Estas pruebas pueden incluir:
- Radiografía de tórax: Puede mostrar signos de neumonía o descartar otras causas de dificultad respiratoria.
- Pruebas virales: Una muestra de mucosidad nasal (obtenida con un hisopo) puede identificar el virus causante, como el VSR.
- Análisis de sangre: Puede determinar el recuento de glóbulos blancos (elevado en infecciones) o el nivel de oxígeno en la sangre.
Además, el médico buscará signos de deshidratación, especialmente si el niño no come, no bebe o ha vomitado. Los signos incluyen boca y piel secas, cansancio extremo y orinar poco o nada.

Tratamiento y Cuidados en Casa
La bronquiolitis suele ser una enfermedad autolimitada, con síntomas que duran de 1 a 2 semanas, aunque en algunos casos pueden persistir más tiempo. El manejo sintomático es la piedra angular del tratamiento, ya que los antibióticos no son efectivos contra los virus que causan la bronquiolitis (solo se usarían si hay una infección bacteriana secundaria, como neumonía o infección de oído).
Es crucial estar atento a los signos de empeoramiento de la respiración, como esfuerzo excesivo, incapacidad para hablar o llorar por el esfuerzo, o gruñidos al respirar. Los broncodilatadores (medicamentos que abren las vías respiratorias) no suelen ayudar y no se recomiendan de rutina, aunque en casos graves, el médico podría probar una nebulización con albuterol para ver si hay respuesta.
Los corticoides orales y la fisioterapia torácica no han demostrado ser eficaces para la bronquiolitis y no se recomiendan.
En casos graves, algunos niños pueden requerir hospitalización para recibir oxígeno suplementario a través de una mascarilla facial, líquidos intravenosos para evitar la deshidratación, o incluso intubación en situaciones extremas para asistir la respiración.
Para el manejo en casa, se pueden seguir estas recomendaciones para hacer que el niño se sienta más cómodo:
- Humidificar el aire: Un humidificador o vaporizador de vapor frío puede ayudar a aflojar la mucosidad y aliviar la tos. Es vital mantenerlo limpio.
- Proporcionar líquidos: La hidratación es clave. Ofrecer pequeñas cantidades de leche materna, fórmula, agua, jugo o leche con frecuencia, ya que la congestión nasal puede dificultar la ingesta.
- Gotas nasales de solución salina: Ayudan a aliviar la congestión. Son seguras y no irritantes. Se aplican unas gotas y luego se succiona la mucosidad con un aspirador nasal.
- Medicamentos para la fiebre y el dolor: Consultar al médico sobre el uso de acetaminofén o ibuprofeno para bebés o niños. La aspirina está contraindicada en niños debido al riesgo de síndrome de Reye.
- Evitar el humo de segunda mano: El humo empeora los síntomas respiratorios. Asegurarse de que nadie fume cerca del niño.
- Evitar otros medicamentos para la tos y el resfriado: No usar medicamentos de venta libre para la tos y el resfriado en niños menores de 6 años, y evitarlo en menores de 12 años, ya que los riesgos superan los beneficios.
Preparación para la Consulta Médica
Cuando se sospecha bronquiolitis, es útil preparar una lista de información para el médico:
- Todos los síntomas, cuándo comenzaron y su gravedad.
- Información personal relevante del niño (nacimiento prematuro, problemas cardíacos o pulmonares, sistema inmunitario debilitado).
- Preguntas para el médico, como la causa probable, necesidad de análisis, duración esperada de los síntomas, contagio, opciones de tratamiento, y dónde encontrar más información confiable.
El médico, por su parte, preguntará sobre el inicio, la constancia y la gravedad de los síntomas, y qué factores parecen mejorarlos o empeorarlos. Una buena comunicación con el profesional de la salud es fundamental para asegurar el mejor cuidado para el niño.
Preguntas Frecuentes (FAQ)
¿Son estas escalas aplicables a adultos?
Generalmente no. Las escalas como Wood-Downes, TAL y Downes están diseñadas específicamente para pacientes pediátricos, especialmente lactantes y niños pequeños, cuyas características fisiológicas y respuestas a las enfermedades respiratorias difieren significativamente de las de los adultos. Existen otras escalas y criterios para evaluar el distrés respiratorio en adultos.

¿Qué tan precisas son estas escalas?
La precisión de estas escalas es alta para el propósito para el que fueron diseñadas: cuantificar la gravedad del distrés respiratorio y guiar decisiones clínicas. Sin embargo, su interpretación siempre debe hacerse en el contexto clínico general del paciente y por un profesional de la salud capacitado. La fiabilidad inter-observador (consistencia entre diferentes evaluadores) es un factor importante, y escalas como el Downes modificado han demostrado ser muy fiables.
¿Pueden usarse estas escalas en el hogar?
No. Estas escalas son herramientas clínicas diseñadas para ser utilizadas por profesionales de la salud. Requieren conocimientos médicos para una observación e interpretación correctas de los signos y síntomas. Los padres deben enfocarse en observar los signos de dificultad respiratoria y buscar atención médica si el niño presenta alguno de ellos.
¿Qué debo hacer si el puntaje de mi hijo es alto?
Si un profesional de la salud evalúa a su hijo y el puntaje en alguna de estas escalas es alto, indica que el niño presenta un distrés respiratorio significativo. Esto generalmente significa que el niño necesita atención médica inmediata, que puede incluir hospitalización, oxígeno suplementario o incluso soporte respiratorio más avanzado, según la situación.
¿Cuál es la diferencia principal entre el Score de Downes y el Silverman-Andersen?
Ambas son escalas utilizadas para evaluar el distrés respiratorio neonatal. La diferencia principal radica en los parámetros que evalúan y su enfoque. El Score de Downes es a menudo preferido por su simplicidad y alta fiabilidad inter-observador, y se ha validado su capacidad para predecir la necesidad de surfactante en SDR. El Silverman-Andersen, aunque también útil, a veces se considera más complejo de aplicar de manera consistente, y el Downes modificado ha sido sugerido como más fácil de obtener y más fiable en algunos estudios.
¿Por qué es importante evaluar la gravedad de la bronquiolitis?
Evaluar la gravedad de la bronquiolitis es fundamental para determinar la necesidad de hospitalización, el tipo de monitoreo requerido y las intervenciones terapéuticas. Una evaluación precisa ayuda a identificar a los niños con mayor riesgo de complicaciones o de requerir soporte respiratorio, permitiendo una intervención temprana que puede mejorar significativamente el pronóstico y reducir la morbilidad.
En conclusión, las escalas clínicas como Wood-Downes, TAL y Downes son herramientas invaluables en la medicina pediátrica, especialmente en el manejo de las enfermedades respiratorias. Permiten una evaluación objetiva y estandarizada del distrés respiratorio, facilitando la toma de decisiones informadas y mejorando la atención al paciente. Aunque son solo una parte del panorama clínico completo, su capacidad para transformar observaciones complejas en puntajes claros las convierte en pilares fundamentales para el diagnóstico, seguimiento y tratamiento de afecciones respiratorias en la población infantil. La continua investigación y validación de estas herramientas aseguran que los niños reciban la atención más adecuada y efectiva posible.
Si quieres conocer otros artículos parecidos a Escalas Clínicas: Calculando la Salud Respiratoria puedes visitar la categoría Cálculos.
