20/10/2025
En el ámbito de la medicina clínica, un diagnóstico eficiente y preciso de los derrames pleurales es la piedra angular para intervenciones oportunas y una mejora sustancial en los resultados para el paciente. Desde su establecimiento por Richard Light en 1972, los Criterios de Light han sido fundamentales para determinar la naturaleza de estos derrames, facilitando la diferenciación entre orígenes transudativos y exudativos. Esta distinción es vital, ya que dirige el manejo clínico y las estrategias de tratamiento. Un derrame pleural, la acumulación patológica de líquido en el espacio pleural, puede ser una manifestación de diversas condiciones sistémicas o locales, y comprender su etiología es el primer paso hacia una atención efectiva. Este artículo profundiza en los Criterios de Light, su significado clínico, sus limitaciones y cómo se complementan con otras herramientas diagnósticas contemporáneas.
Los derrames transudativos se producen cuando el líquido se filtra en la cavidad pleural a través de vasos pulmonares intactos, a menudo asociados con condiciones como la insuficiencia cardíaca congestiva (ICC). Por otro lado, un exudado se refiere al líquido que escapa al espacio pleural a través de lesiones en los vasos sanguíneos y linfáticos debido a la inflamación. Las causas de los derrames transudativos suelen estar ligadas a un aumento de la presión hidrostática (como en la ICC) o a una disminución de la presión oncótica (como en la cirrosis o el síndrome nefrótico). En contraste, los derrames exudativos pueden ser el resultado de infecciones como neumonía o tuberculosis, diversas neoplasias malignas como el cáncer de pulmón o de mama, embolia pulmonar o pancreatitis. Comprender estas distinciones es el primer paso para una evaluación diagnóstica adecuada.
- ¿Qué son los Criterios de Light?
- Transudado vs. Exudado: Una Distinción Crucial
- Evaluación del Derrame Pleural: Más Allá de los Criterios de Light
- Cómo Cuantificar el Tamaño del Derrame Pleural
- Valores de Referencia Clave en el Líquido Pleural
- Preguntas Frecuentes
- ¿Por qué son importantes los Criterios de Light?
- ¿Siempre se aplican los Criterios de Light?
- ¿Qué significa un derrame pleural exudativo?
- ¿Cómo se diferencia un derrame pleural transudativo de uno exudativo sin los Criterios de Light?
- ¿Es posible medir el volumen exacto de un derrame pleural?
- ¿Qué indica un nivel bajo de glucosa en el líquido pleural?
- Conclusión
¿Qué son los Criterios de Light?
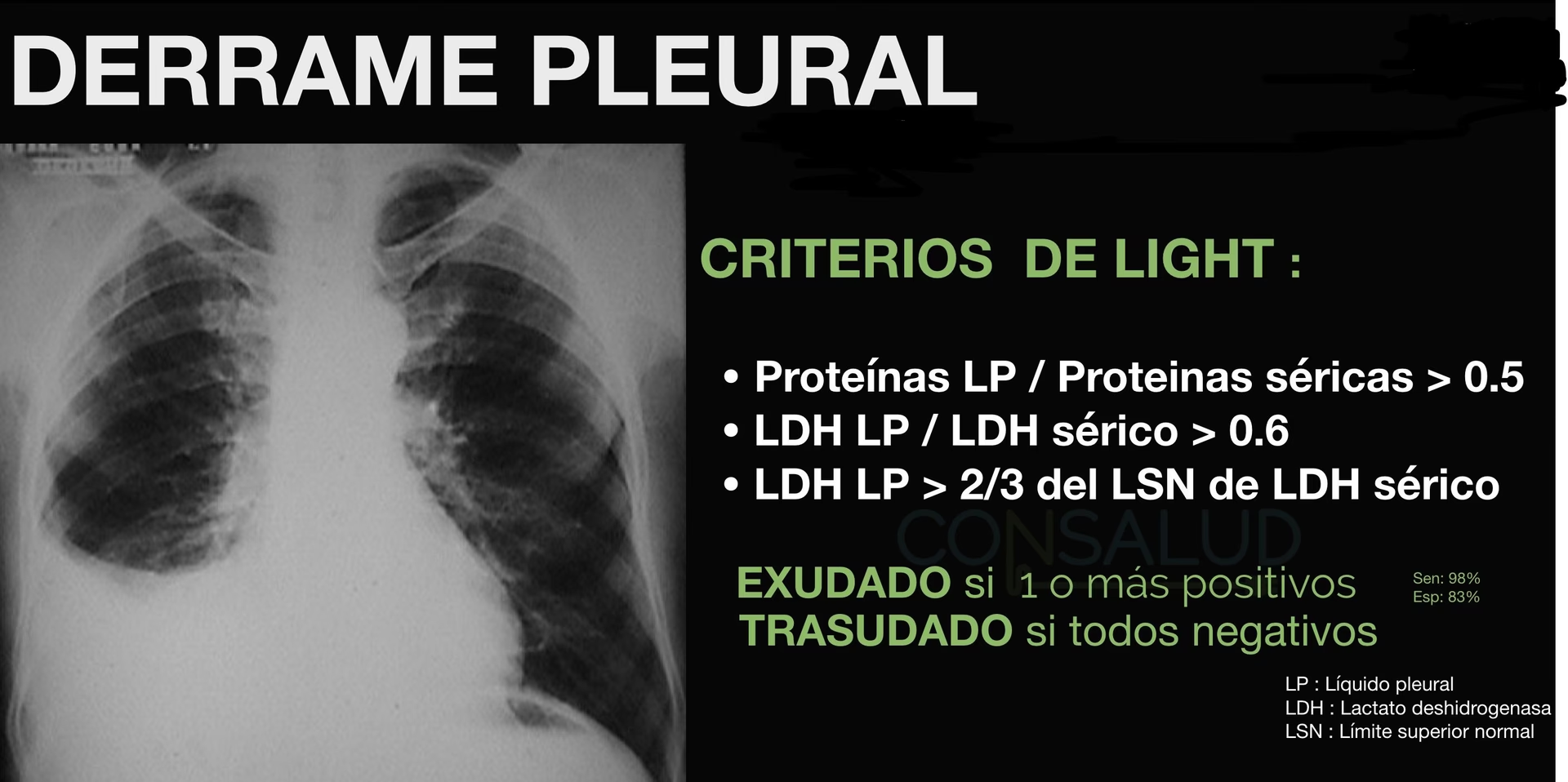
Los Criterios de Light son un conjunto de parámetros bioquímicos que se utilizan para clasificar el líquido pleural. Establecidos en 1972, estos criterios representan una herramienta de cribado fundamental para distinguir entre derrames pleurales transudativos y exudativos, permitiendo una categorización inicial que orienta la evaluación diagnóstica subsiguiente. La premisa es simple: si al menos uno de los tres criterios se cumple, el derrame se clasifica como exudativo. Si ninguno se cumple, se considera transudativo.
Los tres parámetros que componen los Criterios de Light son:
- La relación entre la concentración de proteínas en el líquido pleural y en el suero.
- La relación entre la actividad de lactato deshidrogenasa (LDH) en el líquido pleural y en el suero.
- La actividad de LDH en el líquido pleural en relación con el límite superior normal de LDH en suero.
La aplicación de estos criterios es crucial en el entorno clínico, ya que facilita la toma rápida de decisiones con respecto al manejo del paciente. Los derrames transudativos, a menudo asociados con condiciones sistémicas como la insuficiencia cardíaca congestiva o la cirrosis, pueden requerir la optimización del manejo de la enfermedad primaria. Por el contrario, los derrames exudativos, frecuentemente vinculados a infecciones, neoplasias malignas o condiciones inflamatorias, pueden requerir intervenciones urgentes o terapias dirigidas específicas.
A continuación, se presenta una tabla que resume los Criterios de Light:
| Criterios de Light | Transudado | Exudado |
|---|---|---|
| Relación Proteína Líquido Pleural / Proteína Sérica | < 0.5 | > 0.5 |
| Relación LDH Líquido Pleural / LDH Sérico | < 0.6 | > 0.6 |
| LDH en Líquido Pleural | < 2/3 del Límite Superior Normal de LDH en suero | ≥ 2/3 del Límite Superior Normal de LDH en suero |
Es importante destacar que, si bien los Criterios de Light son los más sensibles para identificar derrames exudativos, su especificidad es menor en comparación con otros criterios. Esto significa que algunos pacientes podrían ser erróneamente clasificados como con un derrame pleural exudativo cuando en realidad tienen uno transudativo. Por ello, la interpretación debe ser siempre contextualizada con el cuadro clínico completo del paciente.
Transudado vs. Exudado: Una Distinción Crucial
La capacidad de diferenciar un derrame pleural transudativo de uno exudativo es fundamental en la práctica médica. Esta distinción no solo guía el diagnóstico diferencial, sino que también influye directamente en las decisiones terapéuticas. Un derrame transudativo es el resultado de un desequilibrio en las fuerzas hidrostáticas y oncóticas que regulan el movimiento de fluidos a través de las membranas capilares, mientras que un derrame exudativo implica un aumento de la permeabilidad capilar o una alteración en el drenaje linfático, generalmente debido a un proceso inflamatorio o patológico local.
Las causas de los derrames transudativos suelen ser sistémicas e incluyen:
- Insuficiencia cardíaca congestiva (la causa más común)
- Cirrosis hepática (hidrotórax hepático)
- Síndrome nefrótico
- Hipoalbuminemia severa
- Atelectasia (debido a un aumento de la presión intrapleural negativa)
- Diálisis peritoneal
- Urinotórax (debido a uropatía obstructiva)
Por otro lado, los derrames exudativos son indicativos de una patología localizada en la pleura o en órganos adyacentes, y sus causas son variadas:
- Infecciones: Neumonía bacteriana, tuberculosis, infecciones fúngicas, abscesos.
- Neoplasias malignas: Carcinoma, linfoma, leucemia, mesotelioma.
- Enfermedades del tejido conectivo: Artritis reumatoide, lupus eritematoso sistémico, síndrome de Churg-Strauss.
- Inflamación: Pancreatitis, asbestosis, uremia, síndrome de dificultad respiratoria aguda (SDRA).
- Embolia pulmonar.
- Iatrogénicas: Perforación esofágica, inducida por fármacos, catéter mal colocado.
- Anormalidades linfáticas: Quilotórax, linfangiectasia.
Es importante señalar que existen excepciones donde procesos que típicamente causan derrames exudativos pueden ocasionalmente presentar características transudativas. Estas incluyen amiloidosis, quilotórax, pericarditis constrictiva, derrame pleural hipotiroideo, algunas malignidades, embolia pulmonar y sarcoidosis. Por ello, la evaluación no debe basarse únicamente en los Criterios de Light, sino que debe complementarse con la historia clínica completa y otras pruebas diagnósticas.
La siguiente tabla resume las causas más comunes de derrames pleurales exudativos y transudativos, incluyendo algunas excepciones:
| Tipo de Derrame | Causas Comunes |
|---|---|
| Exudativo | Líquido abdominal (abscesos, ascitis, pancreatitis), Enfermedades del tejido conectivo (lupus, artritis reumatoide), Endocrinas (hipotiroidismo, hiperestimulación ovárica), Iatrogénicas (fármacos, perforación esofágica), Infecciosas (neumonía, tuberculosis, hongos), Inflamatorias (SDRA, asbestosis, pancreatitis), Anormalidades linfáticas (quilotórax, malignidad), Malignidad (carcinoma, linfoma, mesotelioma). |
| Transudativo | Insuficiencia cardíaca, Hidrotórax hepático, Hipoalbuminemia, Síndrome nefrótico, Atelectasia, Diálisis peritoneal, Urinotórax. |
| Excepciones (exudativo con características transudativas) | Amiloidosis, Quilotórax, Pericarditis constrictiva, Derrame pleural hipotiroideo, Malignidad, Embolia pulmonar, Sarcoidosis, Obstrucción de la vena cava superior, Pulmón atrapado. |
Evaluación del Derrame Pleural: Más Allá de los Criterios de Light
Si bien los Criterios de Light son la piedra angular para la diferenciación inicial, la evaluación completa de un derrame pleural va mucho más allá. Una serie de pruebas de laboratorio adicionales, junto con la consideración de la presentación clínica y la apariencia del líquido, proporcionan un panorama más completo y preciso para el diagnóstico y manejo.
Las muestras de líquido pleural deben recolectarse idealmente en tubos con heparina para prevenir la formación de coágulos. Para el análisis de glucosa, las muestras deben preservarse adecuadamente con fluoruro. Las muestras para pH deben recolectarse anaeróbicamente en una jeringa heparinizada para gases en sangre. Es crucial señalar que las muestras con sangre no son adecuadas para el análisis de proteínas totales y LDH, ya que la sangre puede alterar significativamente los resultados. Todas las muestras deben centrifugarse antes del análisis para separar el componente celular del líquido.
Además de los Criterios de Light, otras pruebas importantes incluyen:
- pH del Líquido Pleural: Un pH normal del líquido pleural es de aproximadamente 7.6. Un pH > 7.3 sugiere que la resolución es posible solo con terapia médica. Sin embargo, un pH < 7.2 es un indicador preocupante, sugiriendo la formación de un derrame más complicado o un empiema que probablemente requiera drenaje quirúrgico. El pH debe medirse con un analizador de gases en sangre, no con papel tornasol o un medidor de pH, ya que estos últimos pueden dar valores falsamente elevados.
- Glucosa en Líquido Pleural: Los exudados típicamente tienen valores de glucosa más bajos que los transudados. Un nivel de glucosa en el líquido pleural < 3.4 mmol/L (o una relación glucosa líquido pleural/suero < 0.5) puede observarse en derrames causados por cáncer, tuberculosis, empiema y artritis reumatoide. La medición de glucosa se recomienda especialmente en derrames sospechosos de ser causados por artritis reumatoide.
- Colesterol en Líquido Pleural: Valores de colesterol en el líquido pleural > 60 mg/dL (o > 43 mg/dL) o una relación colesterol líquido pleural/suero > 0.3 sugieren un exudado. Estos valores pueden ser útiles en casos donde los Criterios de Light no son concluyentes.
- Gravedad Específica: Los transudados suelen tener una gravedad específica < 1.015, mientras que los exudados son > 1.015.
- Recuento Celular y Diferencial: El recuento total de leucocitos y eritrocitos tiene un valor limitado, excepto en el lavado peritoneal diagnóstico. Sin embargo, un recuento elevado de glóbulos blancos (neutrófilos) puede indicar infección bacteriana, infarto o pancreatitis. Un aumento de linfocitos se asocia con infecciones virales, tuberculosis, trastornos linfoproliferativos, insuficiencia cardíaca congestiva y cirrosis. Los eosinófilos aumentan en infecciones, neoplasias, insuficiencia renal crónica, neumotórax e infestaciones parasitarias.
Existen también pruebas específicas que se solicitan solo si se plantea una pregunta clínica particular:
- Amilasa: En casos de sospecha de pancreatitis aguda o ruptura esofágica.
- Triglicéridos en Líquido Pleural: Crucial para el diagnóstico de quilotórax, donde un nivel > 1.3 mmol/L es el criterio bioquímico tradicional. Es importante destacar que no todos los quilotórax tienen una apariencia lechosa clásica.
- Creatinina en Líquido Pleural: En sospecha de urinotórax.
La integración de estas investigaciones modernas complementa los Criterios de Light, mejorando la precisión diagnóstica y facilitando un manejo integral del paciente. Las técnicas avanzadas de imagen, como la tomografía computarizada, pueden identificar loculaciones, engrosamiento pleural o patologías subyacentes, proporcionando información anatómica detallada. Los diagnósticos moleculares pueden identificar marcadores genéticos o moleculares específicos, mejorando la precisión en el diagnóstico etiológico. El análisis de biomarcadores puede ofrecer información sobre la actividad y gravedad de la enfermedad, ayudando en la monitorización y pronóstico. La toracoscopia, por su parte, permite la visualización directa y la biopsia de las anomalías pleurales, ofreciendo confirmación histopatológica definitiva.
Cómo Cuantificar el Tamaño del Derrame Pleural
La acumulación de líquido en el espacio pleural es una condición común, con una incidencia significativa anualmente. Normalmente, el espacio pleural contiene una pequeña cantidad de líquido, aproximadamente 5 mL. Sin embargo, diversas condiciones patológicas pueden alterar el equilibrio de entrada y salida de líquido, llevando a la formación de un derrame pleural. La evaluación del tamaño de un derrame es crucial para el seguimiento, la comunicación entre profesionales y, especialmente, para determinar la necesidad y seguridad de procedimientos como la toracocentesis.
Tradicionalmente, el tamaño de los derrames pleurales se ha evaluado mediante radiografías simples y ultrasonografía. En las radiografías, el volumen se puede estimar cualitativamente: la visibilidad en la vista lateral sugiere al menos 50 mL, en la posteroanterior unos 200 mL, y la pérdida del contorno diafragmático en la vista posteroanterior indica aproximadamente 500 mL. La radiografía y el ultrasonido siguen siendo las modalidades más utilizadas y apropiadas para evaluar los derrames pleurales y guiar la toracocentesis.
La tomografía computarizada (TC) juega un papel secundario pero importante en la evaluación de los pacientes con derrames pleurales. La TC demuestra derrames pleurales pequeños con excelente sensibilidad, evalúa el parénquima pulmonar subyacente y es superior a la radiografía para diferenciar la enfermedad pleural de la parenquimatosa. A pesar de sus ventajas, no existía un sistema estandarizado para clasificar el tamaño del derrame pleural en las exploraciones de TC, lo que llevaba a descripciones subjetivas como “pequeño”, “moderado” o “grande” sin un consenso claro sobre los límites de estas categorías.
Para abordar esta limitación, se ha desarrollado y validado un sistema simple y estandarizado para cuantificar los derrames pleurales en las exploraciones de TC, basado en características cualitativas y cuantitativas sencillas. Este sistema utiliza una regla de decisión de dos pasos, basada en el cuartil anteroposterior (AP) y la profundidad máxima AP del derrame, para clasificar los derrames en una escala de tres puntos: pequeño, moderado y grande.
La regla de clasificación es la siguiente:
- Estimación del Cuartil AP: Se evalúa hasta qué cuartil anteroposterior del hemitórax llega el derrame.
- Los derrames que alcanzan el primer cuartil AP (0%-25% del hemitórax) se clasifican como Pequeños.
- Los derrames que alcanzan el segundo cuartil AP (25%-50% del hemitórax) se clasifican como Moderados.
- Los derrames que alcanzan el tercer o cuarto cuartil AP (50%-100% del hemitórax) se clasifican como Grandes.
- Medición de la Profundidad Máxima AP (para casos límite): En los casos que se encuentran cerca de los límites de los cuartiles AP (es decir, cerca del 25% o 50%), se realiza una medición de la profundidad máxima AP del derrame, medida en la línea medioclavicular en la imagen axial donde el derrame tiene mayor grosor.
- Si la profundidad es < 3.0 cm, el derrame es Pequeño.
- Si la profundidad está entre 3.0 y 10.0 cm, el derrame es Moderado.
- Si la profundidad es > 10.0 cm, el derrame es Grande.
Las estimaciones de volumen asociadas a estas clasificaciones son:
| Tamaño del Derrame | Porcentaje del Hemitórax | Volumen Aproximado (mL) |
|---|---|---|
| Pequeño | ≤ 20% | ≤ 328 mL (media 195 mL) |
| Moderado | 20% - 40% | Media 662 mL (hasta 690 mL) |
| Grande | > 40% | Media 1,832 mL (hasta 1,806 mL) |
La implementación de esta regla ha demostrado mejorar significativamente el acuerdo entre observadores, pasando de un nivel moderado a sustancial en la descripción del tamaño del derrame pleural. Esto no solo mejora la comunicación de los hallazgos entre los profesionales de la salud, sino que también sirve como una guía potencial para determinar la necesidad de guía por imagen para la toracocentesis, especialmente en derrames pequeños (< 1 cm en radiografía de decúbito lateral, correspondiente a ≤ 300 mL) donde tradicionalmente se ha desaconsejado la toracocentesis sin guía por imagen.
Valores de Referencia Clave en el Líquido Pleural
Más allá de los Criterios de Light y la cuantificación del tamaño, el análisis de otros componentes del líquido pleural proporciona información diagnóstica crucial. La interpretación de estos valores de referencia es vital para afinar el diagnóstico y el manejo del paciente.
Uno de los parámetros más importantes es la glucosa en líquido pleural. Normalmente, los niveles de glucosa en el líquido pleural son similares a los niveles de glucosa en suero. Sin embargo, un nivel de glucosa en el líquido pleural bajo es un hallazgo significativo que sugiere ciertas patologías. Un valor de glucosa en el líquido pleural inferior a 3.4 mmol/L (o una relación glucosa líquido pleural/suero inferior a 0.5) es indicativo de un proceso patológico. Esta disminución se observa comúnmente en derrames causados por:
- Cáncer
- Tuberculosis
- Empiema (infección purulenta en el espacio pleural)
- Artritis reumatoide
En el caso específico de la artritis reumatoide, la medición de glucosa en el líquido pleural es una herramienta diagnóstica recomendada, ya que los derrames asociados a esta enfermedad suelen presentar niveles marcadamente bajos.
Otro valor fundamental es el pH del líquido pleural. Un pH normal se sitúa alrededor de 7.6. Un pH bajo (< 7.2) es un fuerte indicador de un derrame complicado o empiema que a menudo requiere drenaje. Es crucial que el pH se mida con un analizador de gases en sangre, ya que otros métodos (como el papel tornasol) pueden dar resultados erróneos.
Además de la glucosa y el pH, otras pruebas específicas se realizan según la sospecha clínica:
- Amilasa: Niveles elevados de amilasa en el líquido pleural (más de 3 veces el valor sérico) son sugestivos de pancreatitis o ruptura esofágica.
- Triglicéridos: Un nivel de triglicéridos en el líquido pleural superior a 1.3 mmol/L es el criterio diagnóstico para el quilotórax, una condición que resulta de la interrupción u obstrucción del conducto torácico.
- Creatinina: La presencia de creatinina en el líquido pleural, similar a los niveles séricos, puede indicar un urinotórax, una condición rara causada por la fuga de orina al espacio pleural.
La combinación de estos valores de referencia con los Criterios de Light y la evaluación por imagen permite a los médicos construir un diagnóstico preciso y seleccionar el tratamiento más adecuado para cada paciente.
Preguntas Frecuentes
¿Por qué son importantes los Criterios de Light?
Los Criterios de Light son fundamentales porque permiten diferenciar rápidamente entre un derrame pleural transudativo (generalmente causado por problemas sistémicos como insuficiencia cardíaca) y un derrame exudativo (causado por inflamación o enfermedad local, como infecciones o cáncer). Esta distinción es crucial para guiar el diagnóstico adicional y el tratamiento específico.
¿Siempre se aplican los Criterios de Light?
Los Criterios de Light son una herramienta de cribado muy útil y sensible. Sin embargo, tienen limitaciones y no son 100% específicos. En algunos casos atípicos o cuando los resultados son ambiguos, se requieren pruebas adicionales y juicio clínico. Por ejemplo, algunos derrames que son funcionalmente transudados pueden cumplir un criterio de Light si el paciente ha recibido diuréticos.
¿Qué significa un derrame pleural exudativo?
Un derrame pleural exudativo indica que hay un proceso inflamatorio o patológico activo en la pleura o en órganos cercanos. Esto puede ser causado por infecciones (neumonía, tuberculosis), malignidades (cáncer), enfermedades autoinmunes o inflamatorias (artritis reumatoide, pancreatitis, embolia pulmonar), entre otras. Requiere una investigación más profunda para identificar la causa subyacente.
¿Cómo se diferencia un derrame pleural transudativo de uno exudativo sin los Criterios de Light?
Aunque los Criterios de Light son la principal herramienta, otros parámetros pueden ayudar. Los exudados suelen tener una apariencia turbia o sanguinolenta, niveles más altos de proteínas y LDH, menor pH y menor glucosa en comparación con los transudados. El recuento celular también difiere, con mayor cantidad de glóbulos blancos en los exudados. Sin embargo, los Criterios de Light son los más validados y utilizados para esta distinción bioquímica.
¿Es posible medir el volumen exacto de un derrame pleural?
Sí, aunque las radiografías simples ofrecen estimaciones cualitativas (por ejemplo, 200 mL para ser visible en PA), la tomografía computarizada (TC) permite una cuantificación más precisa del volumen mediante herramientas de segmentación. Además, se ha desarrollado una regla de clasificación basada en el cuartil anteroposterior y la profundidad máxima AP en la TC, que clasifica los derrames como pequeños, moderados o grandes, con volúmenes promedio asociados.
¿Qué indica un nivel bajo de glucosa en el líquido pleural?
Un nivel bajo de glucosa en el líquido pleural (generalmente menos de 3.4 mmol/L o una relación líquido pleural/suero menor de 0.5) es un hallazgo preocupante. Sugiere condiciones como infecciones bacterianas severas (empiema), tuberculosis, cáncer o artritis reumatoide, ya que estas condiciones consumen glucosa en el espacio pleural.
Conclusión
Los Criterios de Light siguen siendo una herramienta clínica fundamental para la caracterización rápida de los derrames pleurales. Su capacidad para diferenciar entre derrames transudativos y exudativos es invaluable, ya que esta distinción es el punto de partida para un manejo clínico adecuado y dirigido. Sin embargo, su aplicación exige una comprensión profunda de sus limitaciones y la necesidad de complementarlos con métodos diagnósticos adyuvantes. La integración de la historia clínica del paciente, la evaluación por imagen avanzada (como la tomografía computarizada), análisis moleculares, biomarcadores específicos y otras pruebas de laboratorio (como pH y glucosa) es esencial para lograr un enfoque holístico en la atención del paciente. El campo del diagnóstico del derrame pleural está en constante evolución, con investigaciones en curso que buscan refinar los algoritmos diagnósticos e incorporar nuevos biomarcadores, prometiendo una mayor precisión y mejores resultados para los pacientes en el futuro. La toracocentesis, guiada por una comprensión exhaustiva de estos criterios y el tamaño del derrame, sigue siendo un procedimiento diagnóstico y terapéutico clave.
Si quieres conocer otros artículos parecidos a Criterios de Light: Clave en el Derrame Pleural puedes visitar la categoría Cálculos.
