20/05/2024
En el complejo mundo de la medicina intensiva y el soporte vital, cada parámetro de un ventilador mecánico desempeña un papel crucial en la supervivencia y recuperación del paciente. Uno de los ajustes más fundamentales y a menudo malinterpretados es el tiempo inspiratorio. Este período, aparentemente simple, es la clave para una interacción exitosa entre la máquina y los pulmones, afectando directamente la oxigenación, la eliminación de dióxido de carbono y, en última instancia, la comodidad y el pronóstico del paciente. Comprender a fondo qué es el tiempo inspiratorio, cómo se relaciona con otros parámetros como la relación inspiración:espiración (I:E) y la pausa inspiratoria, y cómo su ajuste influye en la mecánica pulmonar, es esencial para cualquier profesional de la salud que maneje ventiladores mecánicos.

- ¿Qué es el Tiempo Inspiratorio (Ti)?
- La Relación Inspiración:Espiración (I:E): Un Equilibrio Vital
- La Pausa Inspiratoria: ¿Un Artefacto del Pasado?
- Tiempo de Ascenso Inspiratorio: La Velocidad lo es Todo
- Influencia de las Variables en el Volumen Corriente en Ventilación por Control de Presión (PCV)
- Relación entre Flujo, Tiempo Inspiratorio, Relación I:E y Pausa Inspiratoria
- Preguntas Frecuentes (FAQ)
¿Qué es el Tiempo Inspiratorio (Ti)?
El tiempo inspiratorio, o Ti, se define como la duración durante la cual el ventilador mecánico suministra aire a los pulmones del paciente. Es el período de entrada y distribución del gas en la vía aérea y los alvéolos. Este parámetro es vital porque afecta directamente la cantidad de aire que entra en los pulmones y cómo se distribuye. Un Ti adecuado asegura que los alvéolos tengan suficiente tiempo para inflarse y que el intercambio gaseoso se realice de manera eficiente, impactando directamente en la capacidad del paciente para recibir el oxígeno vital y eliminar el dióxido de carbono.
El ajuste del tiempo inspiratorio no es arbitrario; se adapta a las necesidades individuales del paciente, considerando factores como la edad, la frecuencia respiratoria y la patología subyacente. En general, en un paciente adulto en reposo, el tiempo inspiratorio suele oscilar entre 0.3 y 1.2 segundos. Este rango busca mantener una relación armónica con el tiempo espiratorio, lo que nos lleva a otro concepto fundamental: la relación Inspiración:Espiración (I:E).
La Relación Inspiración:Espiración (I:E): Un Equilibrio Vital
La relación I:E es el cociente entre la duración de la fase inspiratoria y la fase espiratoria de cada ciclo respiratorio. Es un compromiso delicado entre la necesidad de proporcionar suficiente oxígeno a los pulmones y la de permitir una adecuada eliminación del dióxido de carbono. Una relación I:E normal en reposo se considera aproximadamente de 1:2, lo que significa que el tiempo espiratorio es el doble que el inspiratorio. Esta proporción permite que los pulmones se vacíen completamente antes de la siguiente inspiración, evitando la acumulación de aire y la auto-PEEP (presión positiva al final de la espiración intrínseca), un fenómeno que puede ser perjudicial.
Impacto del Aumento del Tiempo Inspiratorio (Relación I:E Invertida)
Cuando aumentamos el tiempo inspiratorio, la relación I:E se acerca a 1:1 o incluso se invierte (por ejemplo, 1.5:1 o 2:1), lo que significa que la inspiración dura más que la espiración. Esta estrategia se emplea principalmente para mejorar la oxigenación en pacientes con hipoxia severa y compliance pulmonar reducida, como en el Síndrome de Distrés Respiratorio Agudo (SDRA). Los efectos esperados de un tiempo inspiratorio prolongado incluyen:
- Aumento del reclutamiento alveolar: Al prolongar la duración de la inspiración, se incrementa la presión media de la vía aérea, lo que ayuda a abrir y mantener abiertos más alvéolos colapsados, mejorando así la superficie disponible para el intercambio gaseoso y la difusión de oxígeno.
- Reclutamiento de unidades pulmonares con constantes de tiempo largas: Los alvéolos con menor compliance o vías aéreas con mayor resistencia (es decir, constantes de tiempo largas) necesitan más tiempo para inflarse. Un Ti más largo les permite expandirse completamente, mejorando la distribución del gas inspirado y la homogeneidad de la ventilación.
- Efectos hemodinámicos: El aumento de la presión intratorácica media debido a un Ti prolongado puede tener efectos adversos sobre el sistema cardiovascular, como la disminución del retorno venoso al corazón y, consecuentemente, la reducción del gasto cardíaco. Esto es particularmente relevante en pacientes con hipovolemia o inestabilidad hemodinámica, donde el aumento de la presión intratorácica puede comprometer la perfusión de órganos vitales.
- Disminución de la eliminación de CO2: Al reducir el tiempo disponible para la espiración pasiva, se dificulta la expulsión completa del CO2, lo que puede llevar a una hipercapnia (aumento del dióxido de carbono en sangre). Esto ocurre porque el tiempo espiratorio es insuficiente para el vaciado pulmonar.
- Aumento del atrapamiento aéreo y auto-PEEP: La espiración incompleta debido a un Ti prolongado resulta en la acumulación de aire residual en los pulmones, generando una presión positiva intrínseca al final de la espiración, conocida como auto-PEEP o PEEP intrínseca. Si bien en algunos casos esto puede ser "intencional" para mantener el reclutamiento alveolar, un exceso puede ser perjudicial, aumentando el trabajo respiratorio y la inestabilidad hemodinámica.
Aunque la teoría sugiere una mejora en la oxigenación con la relación I:E invertida, la práctica clínica ha mostrado resultados mixtos. Estudios han revelado que la oxigenación podría incluso empeorar paradójicamente en algunos pacientes, principalmente debido a una peor perfusión pulmonar, especialmente en aquellos con depleción de volumen. La decisión de invertir la relación I:E debe ser cuidadosamente evaluada y monitorizada, siempre sopesando los beneficios potenciales frente a los riesgos, y a menudo requiere una sedación profunda del paciente debido a la incomodidad que genera.
Impacto de la Disminución del Tiempo Inspiratorio (Aumento del Tiempo Espiratorio)
Por otro lado, disminuir el tiempo inspiratorio (lo que se traduce en un aumento del tiempo espiratorio, por ejemplo, I:E de 1:3, 1:4 o incluso 1:10 en casos extremos) es una estrategia fundamental para mejorar la eliminación de CO2, especialmente en pacientes con enfermedades obstructivas de la vía aérea como el asma o la Enfermedad Pulmonar Obstructiva Crónica (EPOC). Los efectos esperados incluyen:
- Aumento de la eliminación de CO2: Al proporcionar más tiempo para la espiración pasiva, se facilita la expulsión completa del CO2, reduciendo la hipercapnia y mejorando la ventilación. Esto es crucial en pacientes donde la limitación del flujo aéreo dificulta la exhalación rápida.
- Disminución del atrapamiento aéreo y auto-PEEP: Un tiempo espiratorio más largo permite un vaciado más completo de los pulmones, previniendo la acumulación de aire residual y la auto-PEEP, lo cual es vital en pacientes con limitación del flujo aéreo para evitar la hiperinsuflación dinámica.
- Menor oxigenación: Una menor presión media en la vía aérea, resultado de un Ti más corto, puede llevar a una peor oxigenación debido a un menor reclutamiento alveolar. Sin embargo, en pacientes con auto-PEEP significativa, esta disminución en la oxigenación a menudo se ve compensada por la reducción de la auto-PEEP, lo que mejora la relación ventilación-perfusión.
- Menor impacto hemodinámico: Al reducir la presión intratorácica media, se minimizan los efectos adversos sobre el gasto cardíaco, lo que es beneficioso para pacientes con inestabilidad hemodinámica o aquellos que son sensibles a los efectos de la presión positiva.
La siguiente tabla resume los efectos de modificar la relación I:E, proporcionando una guía rápida para comprender las implicaciones de cada ajuste:
| Parámetro | Aumento de Tiempo Inspiratorio (I:E Invertida) | Disminución de Tiempo Inspiratorio (Mayor Tiempo Espiratorio) |
|---|---|---|
| Oxigenación | Generalmente mejorada (por reclutamiento), pero puede empeorar por perfusión pulmonar. | Puede disminuir (por menor presión media), pero mejora la ventilación global. |
| Eliminación de CO2 | Disminuida (menor tiempo espiratorio disponible). | Mejorada (mayor tiempo espiratorio para el vaciado pulmonar). |
| Presión Media Vía Aérea | Aumentada, lo que favorece el reclutamiento. | Disminuida, lo que reduce los efectos hemodinámicos. |
| Reclutamiento Alveolar | Aumentado, abriendo más unidades pulmonares colapsadas. | Disminuido, con riesgo de atelectasias en ciertos casos. |
| Atrapamiento Aéreo / Auto-PEEP | Aumentado, debido a la espiración incompleta. | Disminuido, facilitando el vaciado pulmonar. |
| Impacto Hemodinámico | Mayor (riesgo de disminución del gasto cardíaco y estabilidad). | Menor, beneficioso para la estabilidad cardiovascular. |
La Pausa Inspiratoria: ¿Un Artefacto del Pasado?
La pausa inspiratoria es un período durante la fase inspiratoria en el que el flujo de gas cesa, pero la presión se mantiene en la vía aérea con la válvula espiratoria cerrada. Esencialmente, es una "apnea" o "retención de la respiración" controlada por el ventilador. Históricamente, se consideró crucial para un intercambio gaseoso adecuado, con modelos animales y estudios iniciales en humanos sugiriendo mejoras en la oxigenación y la ventilación debido a la disminución del espacio muerto alveolar y una mejor distribución del gas.
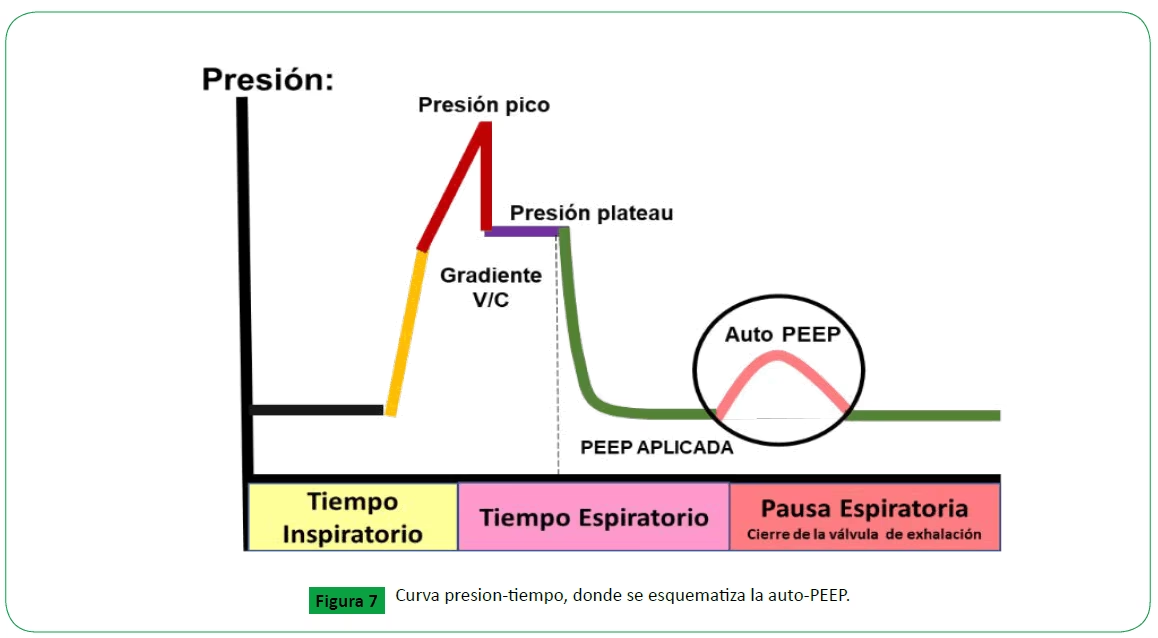
Durante esta pausa, se cree que hay una redistribución de la presión a través del pulmón, permitiendo que los alvéolos con constantes de tiempo más lentas se inflen completamente. Esto podría mejorar la distribución intrapulmonar del gas inspirado. Si la forma de onda de flujo llega a cero durante la inspiración, esto indica que el tiempo inspiratorio es adecuado para el reclutamiento alveolar y que prolongarlo no aumentaría el volumen corriente. Esta pausa también permite la medición de la presión meseta, un indicador clave de la compliance estática del pulmón.
Sin embargo, el uso de la pausa inspiratoria es objeto de debate. Aunque en el SDRA con volúmenes corrientes bajos y poca compliance pulmonar se ha observado que una pausa inspiratoria corta (ej., 0.7 segundos) puede disminuir el PaCO2 (presión parcial de dióxido de carbono arterial) al reducir el espacio muerto alveolar, en escenarios de alta resistencia de la vía aérea (como en el asma o la EPOC), la pausa inspiratoria puede ser contraproducente. La pérdida de energía que ocurre durante la pausa puede resultar en una disminución del flujo espiratorio posterior, lo que aumenta el riesgo de atrapamiento aéreo, especialmente si la fase espiratoria es ya de por sí corta. Los expertos en ventilación para pacientes asmáticos, por ejemplo, priorizan un tiempo espiratorio lo más largo posible, incluso a costa de eliminar la pausa inspiratoria, para facilitar la eliminación de CO2.
Además, la evidencia sobre los efectos positivos de la pausa inspiratoria en la oxigenación es inconsistente, con algunos estudios que no encuentran diferencias significativas. También se ha desmentido la creencia de que mejora la administración de broncodilatadores nebulizados. La entrega de medicamentos nebulizados depende del flujo de gas que los arrastra a su sitio de acción, por lo que la ausencia de flujo durante una pausa no parece ofrecer beneficios adicionales en la distribución del fármaco.
Tiempo de Ascenso Inspiratorio: La Velocidad lo es Todo
El tiempo de ascenso inspiratorio, también conocido como rampa de presión o rise time, es un ajuste del ventilador que determina la velocidad a la que se alcanza la presión objetivo (en modos controlados por presión o soporte de presión) o el flujo objetivo (en modos controlados por volumen). Se puede establecer como un porcentaje del ciclo respiratorio (0% a 20%) o en segundos (0-0.4 segundos), siendo los valores predeterminados generalmente cortos (ej., 0.15 segundos o 5%). Aunque es uno de los parámetros menos manipulados por los intensivistas, su impacto en la comodidad del paciente y la mecánica ventilatoria es significativo y a menudo subestimado.
Consecuencias de un Tiempo de Ascenso Prolongado:
- Disminución de la tasa de flujo inspiratorio: El ventilador entrega el aire más lentamente, lo que puede no satisfacer la demanda inspiratoria del paciente.
- Reclutamiento alveolar más lento: Los alvéolos no se abren tan rápidamente, pudiendo comprometer la distribución uniforme del gas.
- Menor volumen corriente entregado (en modos controlados por presión): Si la presión objetivo se alcanza lentamente, es posible que no se mantenga el tiempo suficiente para entregar el volumen deseado antes de que finalice la inspiración.
- Aumento del trabajo respiratorio: El paciente puede sentir que tiene que "tirar" más aire para satisfacer su demanda, experimentando "hambre de flujo" y un mayor esfuerzo para respirar.
- Disminución de la comodidad del paciente: La sensación de una respiración insatisfactoria puede generar ansiedad y disnea en el paciente.
- En modos controlados por volumen: Para lograr el mismo volumen corriente, el ventilador necesitará aplicar un flujo más alto al final de la inspiración si el flujo inicial es lento, lo que puede resultar en presiones pico más altas y potenciales alarmas.
Consecuencias de un Tiempo de Ascenso Acortado:
- Aumento de la tasa de flujo inspiratorio: El ventilador entrega el aire rápidamente, satisfaciendo la demanda del paciente de manera más eficiente.
- Mayores presiones pico en la vía aérea: Especialmente en condiciones de limitación del flujo aéreo, debido a la contribución de la resistencia de la vía aérea al flujo rápido. Esto podría activar alarmas de alta presión.
- Disminución del trabajo respiratorio: El paciente recibe el aire que necesita más rápidamente y con menos esfuerzo, lo que reduce su carga sobre los músculos respiratorios.
- Mejora de la comodidad del paciente: Una respiración que se siente más natural y satisfactoria contribuye significativamente al confort del paciente.
En general, para la mayoría de los pacientes y en modos de ventilación con forma de onda de presión cuadrada (como la ventilación con control de presión), un tiempo de ascenso corto es preferible. Proporciona el flujo más alto posible al inicio de la inspiración, lo que los pacientes suelen preferir y reduce su trabajo respiratorio. En pacientes con respiración espontánea en modos de soporte de presión, tiempos de ascenso más rápidos han demostrado aumentar la comodidad y reducir el trabajo respiratorio de manera significativa.
Aunque teóricamente un tiempo de ascenso prolongado podría reducir las presiones pico en pacientes broncoespásticos al disminuir el flujo (ya que la presión es el producto del flujo y la resistencia), en la práctica, se prefieren modos de ventilación que ofrezcan un flujo bajo y estable (como el control de volumen) para evitar alarmas de sobrepresión y optimizar la ventilación en estas condiciones. La idea de que un tiempo de ascenso más lento mejora la eliminación de esputo ha sido desmentida por estudios recientes, que no encontraron beneficios significativos en el movimiento del esputo más allá de un tiempo de ascenso del 5%.

Influencia de las Variables en el Volumen Corriente en Ventilación por Control de Presión (PCV)
En la ventilación por control de presión (PCV), el volumen corriente entregado no se fija directamente por el operador, sino que es el resultado de la interacción compleja entre la presión inspiratoria establecida y las propiedades mecánicas del sistema respiratorio del paciente. Comprender cómo la compliance pulmonar, el tiempo inspiratorio y la resistencia de la vía aérea influyen en el volumen corriente es fundamental para optimizar la ventilación en este modo.
- Influencia de la Compliance: La compliance (distensibilidad) es la capacidad del pulmón y la caja torácica para expandirse en respuesta a un cambio de presión. Se calcula como el cambio de volumen por unidad de cambio de presión (diferencia entre la presión meseta y la PEEP). Una disminución de la compliance pulmonar (pulmones más rígidos o menos elásticos, como en el SDRA) en PCV resultará en la entrega de volúmenes corrientes más bajos para una presión inspiratoria dada. Esto se debe a que se necesita más presión para lograr el mismo cambio de volumen. Para mantener el mismo volumen corriente deseado, sería necesario aumentar la presión inspiratoria programada en el ventilador.
- Influencia del Tiempo Inspiratorio: El tiempo inspiratorio debe ser suficiente para que la presión alveolar alcance el nivel de presión control establecido. Esto se relaciona íntimamente con la constante de tiempo inspiratoria del sistema respiratorio del paciente (que se puede expresar como la resistencia de la vía aérea multiplicada por la compliance estática). Si el tiempo inspiratorio es adecuado (generalmente se recomienda que sea 3-5 veces la constante de tiempo inspiratoria), la forma de onda de flujo inspiratorio alcanzará cero durante la inspiración. Esto es un indicador de que la presión alveolar se ha igualado a la presión de control programada (es decir, la presión meseta es igual a la presión inspiratoria establecida). Si el flujo no llega a cero antes de que termine la inspiración, significa que el pulmón aún se está inflando; en este caso, aumentar el tiempo inspiratorio permitirá que más aire entre y, por lo tanto, aumentará el volumen corriente entregado.
- Influencia de la Resistencia de la Vía Aérea: Un aumento en la resistencia de la vía aérea (por ejemplo, por broncoespasmo, secreciones o un tubo endotraqueal pequeño) disminuirá los volúmenes corrientes entregados en PCV. Esto se debe a que la presión inspiratoria total programada por el ventilador se distribuye entre la distensión alveolar y la superación de la resistencia de la vía aérea. Si la resistencia aumenta, una mayor parte de la presión se "gasta" en vencer esa resistencia al flujo, dejando menos presión disponible para inflar los alvéolos. Además, el aumento de la resistencia puede provocar auto-PEEP, lo que reduce la presión de conducción efectiva (la diferencia entre la presión inspiratoria establecida y la presión alveolar al final de la espiración), disminuyendo aún más el volumen entregado. Para mejorar los volúmenes corrientes con PCV donde la resistencia de la vía aérea es alta, es crucial manejar médicamente la resistencia (ej., con broncodilatadores) o considerar un tiempo espiratorio más largo para permitir un vaciado pulmonar más completo.
Relación entre Flujo, Tiempo Inspiratorio, Relación I:E y Pausa Inspiratoria
Estos parámetros están intrínsecamente interconectados y su manipulación conjunta define la estrategia ventilatoria, permitiendo al clínico afinar el soporte respiratorio según las necesidades específicas del paciente:
- En Ventilación Controlada por Presión (PCV): En este modo, el flujo es variable y disminuye durante la inspiración a medida que la presión alveolar se acerca a la presión establecida por el ventilador. Si el flujo alcanza cero antes de que termine el tiempo inspiratorio programado, esto sugiere que el tiempo inspiratorio es suficiente y está optimizado para entregar el máximo volumen corriente posible para esa presión y las características de compliance del paciente. En este punto, se podría considerar acortar el tiempo inspiratorio sin comprometer el volumen entregado, lo que permitiría un tiempo espiratorio más prolongado.
- En Ventilación Controlada por Volumen (VCV): En contraste, en VCV el flujo inspiratorio es constante durante la fase de entrega de volumen (o sigue una forma de onda predefinida, como una rampa descendente). La relación I:E en VCV influye directamente en la tasa de flujo necesaria: para entregar un volumen control dado en un tiempo inspiratorio más corto, se requiere una tasa de flujo más alta. Si se introduce una pausa inspiratoria en VCV, el flujo inspiratorio cae a cero durante esa pausa, lo que significa que la tasa de flujo durante la fase de entrega activa de volumen debe ser aún mayor para alcanzar el volumen objetivo en el tiempo restante antes de la pausa. Además, la presencia de una pausa inspiratoria reduce el tiempo disponible para el flujo espiratorio, lo que puede tener implicaciones en pacientes con resistencia aumentada.
Preguntas Frecuentes (FAQ)
¿Qué es el tiempo de inspiración en la ventilación mecánica?
El tiempo de inspiración (Ti) en la ventilación mecánica es el período durante el cual el ventilador suministra y distribuye aire hacia las vías aéreas y los pulmones del paciente. Es una duración programada que permite que los pulmones se inflen con el volumen de aire necesario para el intercambio gaseoso, siendo un componente clave de cada ciclo respiratorio asistido.
¿Cuál es el tiempo inspiratorio normal?
El tiempo inspiratorio normal se ajusta según la edad del paciente y la frecuencia respiratoria deseada. Generalmente, en adultos, oscila entre 0.3 y 1.2 segundos. Este rango busca lograr una relación inspiración:espiración (I:E) de aproximadamente 1:2, donde la duración de la espiración es el doble que la de la inspiración, lo que permite un vaciado pulmonar adecuado.
¿Cómo calcular la resistencia inspiratoria?
La resistencia inspiratoria se calcula a partir del gradiente de presión entre la presión pico (Pico) y la presión meseta (Plateau), dividido por el flujo inspiratorio. La fórmula es: Resistencia = (Presión Pico - Presión Meseta) / Flujo Inspiratorio. Este cálculo ayuda a evaluar la dificultad del aire para moverse a través de las vías respiratorias y es un indicador importante de la mecánica pulmonar.
¿Cómo se calcula el tiempo inspiratorio en ventilación mecánica?
En la ventilación mecánica, el tiempo inspiratorio (Ti) no se "calcula" por el usuario en el sentido de una fórmula compleja, sino que es un parámetro que se ajusta directamente en el panel de control del ventilador, expresado en segundos. Alternativamente, muchos ventiladores modernos permiten al usuario establecer la relación Inspiración:Espiración (I:E) y la frecuencia respiratoria, a partir de las cuales el ventilador deriva automáticamente el Ti y el tiempo espiratorio para cumplir con la I:E y la frecuencia respiratoria deseadas. Por lo tanto, es una configuración directa o una resultante de otras configuraciones interrelacionadas que el clínico programa para optimizar la ventilación del paciente.
Si quieres conocer otros artículos parecidos a Dominando el Tiempo Inspiratorio en Ventilación Mecánica puedes visitar la categoría Cálculos.

