10/01/2025
La respiración, un acto tan fundamental y a menudo inconsciente, es en realidad un proceso complejo que puede ser medido y analizado con gran precisión. Comprender cómo se calculan los tiempos de las fases respiratorias, así como los diferentes volúmenes y capacidades pulmonares, es crucial no solo para la fisiología básica, sino también para el diagnóstico y manejo de diversas condiciones médicas, especialmente en el ámbito de la ventilación mecánica. Este artículo desglosa estos cálculos esenciales, proporcionando una visión clara de cómo los profesionales de la salud evalúan la función pulmonar y optimizan el soporte respiratorio.

Desde el simple acto de inhalar y exhalar hasta las complejidades de la ventilación artificial, cada aspecto de nuestra respiración puede ser cuantificado. Las herramientas y fórmulas que exploraremos a continuación son pilares para entender la eficiencia con la que nuestros pulmones realizan el intercambio gaseoso y cómo intervenciones como la ventilación mecánica pueden ser ajustadas para salvar vidas. Al final de este recorrido, no solo sabrás cómo se calcula el tiempo inspiratorio y espiratorio, sino que también tendrás una comprensión sólida de los indicadores clave de la salud pulmonar.
- El Ritmo de la Respiración: Cálculo del Tiempo Inspiratorio y Espiratorio
- La Presión Media en la Vía Aérea (MAP): Un Pilar de la Ventilación Mecánica
- Explorando los Volúmenes y Capacidades Pulmonares: La Espirometría
- ¿Cómo se Calcula la Ventilación Minuto (VE)?
- Interpretación de la Espirometría: Patrones Respiratorios
- Preguntas Frecuentes (FAQs)
- Conclusión
El Ritmo de la Respiración: Cálculo del Tiempo Inspiratorio y Espiratorio
Cada respiración es un ciclo que se divide en dos fases principales: la inspiración (cuando el aire entra en los pulmones) y la espiración (cuando el aire sale). La duración de cada una de estas fases es vital y se expresa a menudo a través de la relación Inspiración:Espiración (I:E).
La Relación I:E y el Ciclo Respiratorio Total
La relación I:E es una proporción que indica cuánto tiempo del ciclo respiratorio total se dedica a la inspiración en comparación con la espiración. Por ejemplo, una relación de 1:2 significa que por cada segundo de inspiración, hay dos segundos de espiración. La duración de cada fase depende de esta relación y de la frecuencia respiratoria (FR).
Para calcular el tiempo total de un ciclo respiratorio, se utiliza una fórmula sencilla:
- Tiempo del Ciclo Respiratorio (segundos) = 60 segundos / Frecuencia Respiratoria (respiraciones por minuto)
Una vez que conocemos el tiempo total del ciclo, podemos distribuir ese tiempo entre la inspiración y la espiración basándonos en la relación I:E. Consideremos un paciente con una frecuencia respiratoria de 10 respiraciones por minuto:
- Tiempo del Ciclo Respiratorio = 60 segundos / 10 respiraciones/minuto = 6 segundos por ciclo.
Ahora, apliquemos diferentes relaciones I:E a este ciclo de 6 segundos:
- Relación I:E de 1:2 (típica): La suma de las partes de la relación es 1 + 2 = 3.
- Tiempo Inspiratorio (Ti) = (1 / 3) * 6 segundos = 2 segundos.
- Tiempo Espiratorio (Te) = (2 / 3) * 6 segundos = 4 segundos.
- Relación I:E de 1:3: La suma de las partes es 1 + 3 = 4.
- Tiempo Inspiratorio (Ti) = (1 / 4) * 6 segundos = 1.5 segundos.
- Tiempo Espiratorio (Te) = (3 / 4) * 6 segundos = 4.5 segundos.
Como se observa, al cambiar la relación I:E de 1:2 a 1:3, se reduce el tiempo inspiratorio y se alarga el tiempo espiratorio para la misma duración total del ciclo respiratorio.
Ventilación con Relación Inversa (IRV)
Mientras que la ventilación estándar busca imitar la fisiología normal con una espiración más larga que la inspiración (relaciones como 1:2, 1:3 o 1:4), la ventilación con relación inversa (IRV) invierte esta proporción. En la IRV, las relaciones I:E pueden ser 2:1, 3:1, 4:1, e incluso hasta 10:1, lo que significa que el tiempo inspiratorio excede significativamente al tiempo espiratorio.
Para ilustrar las diferencias entre los ratios I:E, consideremos la siguiente tabla:
| Tipo de Ventilación | Relación I:E Típica | Impacto en Tiempo Inspiratorio/Espiratorio | Objetivo Principal |
|---|---|---|---|
| Ventilación Estándar | 1:2 a 1:4 | Tiempo espiratorio más largo que el inspiratorio, imitando la fisiología normal. | Permitir vaciamiento completo de los pulmones, prevenir auto-PEEP, comodidad del paciente. |
| Ventilación con Relación Inversa (IRV) | 2:1 a 10:1 | Tiempo inspiratorio más largo que el espiratorio, invirtiendo la fisiología normal. | Aumentar la presión media en la vía aérea (MAP) y mejorar la oxigenación en casos de SDRA severo. |
La Presión Media en la Vía Aérea (MAP): Un Pilar de la Ventilación Mecánica
La Presión Media en la Vía Aérea (MAP, por sus siglas en inglés) es un parámetro crucial en la ventilación mecánica. Representa la presión promedio medida en la apertura de la vía aérea durante un ciclo respiratorio completo. Su importancia radica en su correlación con la presión alveolar media y, por ende, con la presión transpulmonar, lo que influye directamente en el intercambio gaseoso y la oxigenación.
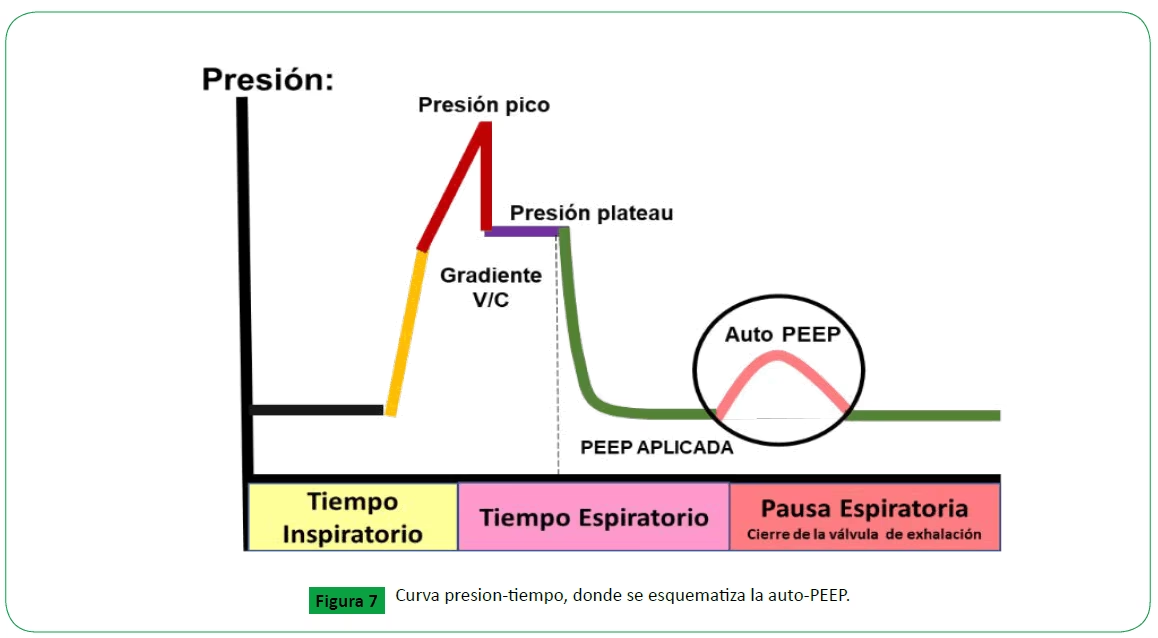
Determinantes y Cálculo de la MAP
Los principales determinantes de la MAP son la Presión Positiva al Final de la Espiración (PEEP), la presión inspiratoria máxima alcanzada y el tiempo que se dedica a cada fase del ciclo respiratorio. En la ventilación mecánica estándar, se asume que la presión en la vía aérea es aproximadamente igual a la PEEP durante la espiración y similar a la presión inspiratoria durante la inspiración.
La MAP se puede calcular utilizando la siguiente fórmula:
- MAP = (Fracción del ciclo en inspiración * Presión Inspiratoria) + (Fracción del ciclo en espiración * PEEP)
Veamos un ejemplo práctico: un paciente ventilado mecánicamente con una PEEP de 5 cmH2O, una presión inspiratoria de 20 cmH2O y una relación I:E de 1:2.
- En una relación I:E de 1:2, la inspiración ocupa 1/3 del ciclo total (1/(1+2)) y la espiración ocupa 2/3 del ciclo total (2/(1+2)).
- MAP = (1/3 * 20 cmH2O) + (2/3 * 5 cmH2O)
- MAP = (6.67 cmH2O) + (3.33 cmH2O)
- MAP = 10 cmH2O
El propósito principal de la Ventilación con Relación Inversa (IRV) es precisamente aumentar esta MAP. Al prolongar el tiempo dedicado a la fase de mayor presión (inspiración), se eleva la MAP sin necesidad de aumentar la presión inspiratoria máxima, lo que ayuda a mejorar la oxigenación mientras se minimiza el riesgo de lesión pulmonar.
Explorando los Volúmenes y Capacidades Pulmonares: La Espirometría
Más allá de los tiempos respiratorios, la cantidad de aire que nuestros pulmones pueden mover y contener es fundamental para evaluar su salud. La espirometría es una prueba no invasiva que mide el volumen y la velocidad del flujo de aire durante la inspiración y espiración forzadas, generando un registro conocido como espirograma.
Volúmenes Pulmonares Fundamentales
Existen cuatro volúmenes pulmonares primarios que, al sumarse, representan la capacidad máxima de expansión de los pulmones:
| Volumen Pulmonar | Descripción | Valor Aproximado (Adulto Varón) |
|---|---|---|
| Volumen Corriente (VC) | Cantidad de aire que entra o sale de los pulmones con cada inspiración o espiración en reposo. | 500 ml |
| Volumen de Reserva Inspiratoria (VRI) | Volumen de aire adicional que se puede inspirar después de una inspiración normal y tranquila, mediante un esfuerzo forzado. | 3,000 ml |
| Volumen de Reserva Espiratoria (VRE) | Volumen de aire adicional que se puede espirar después de una espiración normal y tranquila, mediante un esfuerzo forzado. | 1,100 ml |
| Volumen Residual (VR) | Volumen de aire que permanece en los pulmones después de una espiración forzada máxima. Nunca se expulsa completamente. | 1,200 ml |
La ventilación pulmonar normal, o la cantidad de aire inspirado por minuto, es de aproximadamente 6 litros (500 ml por respiración multiplicado por 12 respiraciones por minuto).
Capacidades Pulmonares: Combinaciones Clave
Para una evaluación más completa, se combinan dos o más volúmenes pulmonares para formar las capacidades pulmonares:
| Capacidad Pulmonar | Fórmula | Descripción | Valor Aproximado (Adulto Varón) |
|---|---|---|---|
| Capacidad Inspiratoria (CI) | VC + VRI | Cantidad máxima de aire que una persona puede inspirar, comenzando desde el nivel espiratorio normal hasta la máxima distensión pulmonar. | 3,600 ml |
| Capacidad Residual Funcional (CRF) | VRE + VR | Volumen de aire que queda en los pulmones al final de una espiración normal. Representa el punto de equilibrio del sistema respiratorio. | 2,300 ml |
| Capacidad Vital (CV) | VRI + VC + VRE | Máximo volumen de aire que se puede espirar después de un esfuerzo inspiratorio máximo. Es un índice importante de la función pulmonar. | 4,600 ml |
| Capacidad Pulmonar Total (CPT) | CV + VR | Volumen máximo que pueden contener los pulmones después de un esfuerzo inspiratorio máximo. | 5,800 ml |
La capacidad vital (CV) es de particular interés clínico, ya que su valor sirve como un indicador fundamental de la función pulmonar general.
Volúmenes Pulmonares Dinámicos: El Factor Tiempo en Acción
Los volúmenes dinámicos incorporan el factor tiempo y son esenciales para detectar obstrucciones o restricciones en el flujo aéreo. Se miden durante una maniobra de espiración forzada máxima después de una inspiración máxima:
- Capacidad Vital Forzada (CVF): Es el volumen total de aire que el paciente espira mediante una espiración forzada máxima, después de haber llenado sus pulmones al máximo.
- Volumen Espiratorio Forzado en el Primer Segundo (FEV1): Es el volumen de aire espirado durante el primer segundo de la maniobra de espiración forzada. Es un indicador clave de la velocidad del flujo de aire.
- Flujo Espiratorio Forzado entre el 25% y 75% de la CVF (FEF 25-75%): Mide el flujo de aire en la parte media de la espiración forzada. Es muy sensible para detectar la obstrucción precoz en las vías respiratorias pequeñas.
- Índice FEV1/CVF (Índice de Tiffeneau): Es la relación entre el FEV1 y la CVF. Este valor es fundamental para diferenciar entre patrones obstructivos y restrictivos. Un valor menor de 0.7 (o del límite inferior de la normalidad) es indicativo de un patrón obstructivo.
Los valores obtenidos en una espirometría se comparan con tablas de referencia basadas en la edad, talla, sexo y raza del paciente. Se consideran normales si se encuentran entre el 80% y el 120% de los valores esperados, y el índice FEV1/CVF generalmente debe ser superior a 0.7. Es importante recordar que los volúmenes y capacidades pulmonares son aproximadamente un 20-25% menores en mujeres que en varones y varían con la constitución física.

¿Cómo se Calcula la Ventilación Minuto (VE)?
La Ventilación Minuto (VE), también conocida como volumen minuto o ventilación total, es una medida del volumen total de aire que se inhala o exhala de los pulmones en un minuto. Es un indicador general de la eficiencia respiratoria global y se expresa comúnmente en litros por minuto (L/min).
La Ventilación Minuto es la suma de dos componentes principales de flujo:
- Ventilación Alveolar (VA): Es el volumen de aire que realmente participa en el intercambio gaseoso a nivel de los alvéolos pulmonares por minuto.
- Ventilación del Espacio Muerto (VD): Es el volumen de aire que permanece en las vías aéreas conductoras (nariz, faringe, laringe, tráquea, bronquios) y no participa en el intercambio gaseoso por minuto.
Por lo tanto, la fórmula para calcular la Ventilación Minuto es:
- VE = VA + VD
En términos más prácticos, la VE se puede calcular multiplicando el volumen corriente (VC) por la frecuencia respiratoria (FR):
- VE = Volumen Corriente (VC) x Frecuencia Respiratoria (FR)
Por ejemplo, si un individuo tiene un volumen corriente de 500 ml (0.5 L) y una frecuencia respiratoria de 12 respiraciones por minuto:
- VE = 0.5 L/respiración * 12 respiraciones/minuto = 6 L/min.
Esta medida es fundamental para evaluar la capacidad del sistema respiratorio para satisfacer las demandas metabólicas del cuerpo.
Interpretación de la Espirometría: Patrones Respiratorios
La interpretación de la espirometría va más allá de la simple obtención de números; implica reconocer patrones que revelan la naturaleza de posibles alteraciones pulmonares. Los dos patrones respiratorios principales son el obstructivo y el restrictivo.
Patrón Obstructivo
Este patrón se caracteriza por una dificultad para el vaciamiento del aire de los pulmones. Las enfermedades más representativas son la Enfermedad Pulmonar Obstructiva Crónica (EPOC), que incluye la bronquitis crónica y el enfisema, y el asma. La obstrucción puede deberse a:
- Producción excesiva de moco (bronquitis).
- Estrechamiento de las vías aéreas por espasmo bronquial (asma).
- Colapso de las vías aéreas durante la espiración (enfisema).
En la espirometría, un patrón obstructivo se define por una relación FEV1/CVF reducida (generalmente menor a 0.7 o al límite inferior de la normalidad). Esto indica que, aunque el volumen total que puede espirar el paciente (CVF) puede ser normal o ligeramente reducido, la velocidad a la que lo hace (FEV1) está significativamente disminuida. Conforme la enfermedad avanza, se observa un aumento del volumen residual (VR) y, en ocasiones, de la capacidad pulmonar total (CPT), ya que el aire queda atrapado en los pulmones.
Patrón Restrictivo
El patrón restrictivo se caracteriza por una dificultad en el llenado pulmonar, lo que resulta en una disminución de los volúmenes pulmonares. Las causas pueden ser intraparenquimatosas (como la fibrosis pulmonar, donde el tejido pulmonar se vuelve rígido) o extraparenquimatosas (afectando la pared torácica o los músculos respiratorios). En este patrón, los pulmones tienen dificultad para expandirse completamente.
Espirométricamente, un patrón restrictivo se sospecha cuando la Capacidad Pulmonar Total (CPT) es menor del 80% del valor esperado, junto con una reducción de la Capacidad Vital (CVF). Sin embargo, a diferencia del patrón obstructivo, la relación FEV1/CVF suele ser normal o incluso alta, ya que, aunque el volumen total de aire es menor, la velocidad de vaciamiento del aire restante puede ser normal.
Preguntas Frecuentes (FAQs)
¿Qué indica un Índice de Tiffeneau bajo?
Un Índice de Tiffeneau (FEV1/CVF) bajo (inferior a 0.7 o al límite inferior de la normalidad) es el principal indicador de un patrón ventilatorio obstructivo. Sugiere que existe una dificultad en el flujo de aire fuera de los pulmones, lo cual es característico de enfermedades como el asma, la bronquitis crónica o el enfisema (EPOC).

¿Cuál es la diferencia principal entre un patrón obstructivo y uno restrictivo?
La diferencia principal radica en la naturaleza del problema: un patrón obstructivo implica dificultad para sacar el aire de los pulmones (problema de flujo), mientras que un patrón restrictivo implica dificultad para meter aire en los pulmones (problema de volumen). Esto se refleja en la espirometría por un FEV1/CVF bajo en la obstrucción y una CPT disminuida con FEV1/CVF normal en la restricción.
¿Por qué es importante la Capacidad Vital?
La Capacidad Vital (CV) es importante porque representa el volumen máximo de aire que una persona puede movilizar en una sola respiración. Sirve como un índice general de la función pulmonar y su disminución puede indicar tanto enfermedades obstructivas como restrictivas, aunque su interpretación debe hacerse en conjunto con otros parámetros espirométricos.
¿Cómo afecta la Ventilación con Relación Inversa (IRV) la oxigenación?
La Ventilación con Relación Inversa (IRV) mejora la oxigenación al aumentar la Presión Media en la Vía Aérea (MAP). Al prolongar el tiempo inspiratorio, se permite que una mayor fracción del ciclo respiratorio se mantenga a una presión más alta, lo que a su vez incrementa la presión transpulmonar y facilita un mejor intercambio de gases en los alvéolos, a menudo sin necesidad de aumentar las presiones pico, reduciendo el riesgo de barotrauma.
¿Qué es la RCesp y para qué se usa?
La RCesp se refiere a la Constante de Tiempo Espiratoria del sistema respiratorio. Es el producto de la resistencia de la vía aérea (R) y la compliance pulmonar (C) (RCesp = R x C). Esta medida es útil para evaluar la mecánica respiratoria, especialmente en pacientes con respiración pasiva o espontánea, siempre que la espiración sea pasiva. Proporciona información sobre la velocidad a la que los pulmones se vacían y puede ser clave para diagnosticar estados pulmonares y optimizar la configuración de un respirador.
Conclusión
La comprensión de los cálculos del tiempo inspiratorio y espiratorio, así como de los diversos volúmenes y capacidades pulmonares, es fundamental para cualquier persona interesada en la fisiología respiratoria o la atención médica. Estas mediciones no solo nos permiten cuantificar el funcionamiento de uno de nuestros sistemas vitales más importantes, sino que también son herramientas indispensables para el diagnóstico temprano, la monitorización de enfermedades pulmonares crónicas y la optimización de estrategias de soporte vital como la ventilación mecánica.
Desde la evaluación de un paciente en una clínica hasta el ajuste preciso de un ventilador en una unidad de cuidados intensivos, los principios y cálculos que hemos explorado son la base de decisiones clínicas cruciales. Al dominar estos conceptos, se abre una ventana a una comprensión más profunda de la maravillosa complejidad de la respiración humana y cómo podemos intervenir para preservar la salud pulmonar.
Si quieres conocer otros artículos parecidos a Calculando los Ritmos de la Respiración y el Pulmón puedes visitar la categoría Cálculos.
