14/11/2025
La administración de medicamentos es una ciencia precisa, donde cada miligramo cuenta. Para garantizar que un fármaco sea efectivo y seguro, es fundamental comprender cómo se establecen las dosis adecuadas. En el ámbito de la farmacología clínica, dos conceptos son pilares para lograr este objetivo: la dosis de carga y la dosis de mantenimiento. Estos cálculos no solo son vitales para la eficacia del tratamiento, sino también para minimizar los riesgos de toxicidad o ineficacia. Un error en su determinación puede tener consecuencias significativas para el paciente. Este artículo profundiza en las bases de estos cálculos, explicando las fórmulas, los factores que los influencian y cómo la condición clínica del paciente puede alterar la farmacocinética, requiriendo ajustes cruciales en la dosificación.

Exploraremos la lógica detrás de cada tipo de dosis, desde la necesidad de alcanzar rápidamente una concentración plasmática terapéutica hasta la importancia de mantenerla de forma sostenida a lo largo del tiempo. Comprenderemos el papel del volumen de distribución, el aclaramiento y la vida media de eliminación, así como la relevancia de la biodisponibilidad del fármaco. Además, abordaremos cómo situaciones especiales, como la enfermedad crítica, pueden transformar la forma en que el cuerpo procesa los medicamentos, haciendo que los cálculos estándar requieran una adaptación meticulosa.
- ¿Qué son las Dosis de Carga y Mantenimiento?
- Cálculo Detallado de la Dosis de Carga
- Cálculo Detallado de la Dosis de Mantenimiento
- Factores que Influyen en el Intervalo de Dosificación
- Impacto de la Enfermedad Crítica en los Cálculos de Dosis
- Ejemplos Prácticos y Consideraciones Clínicas
- Preguntas Frecuentes
- Conclusión
¿Qué son las Dosis de Carga y Mantenimiento?
En el corazón de cualquier régimen de dosificación efectivo se encuentran las dosis de carga y las dosis de mantenimiento, cada una con un propósito distinto pero complementario en la terapia farmacológica.
Una dosis de carga, también conocida como dosis de ataque, es una cantidad inicial de medicamento, a menudo más grande de lo que sería una dosis regular, que se administra con el objetivo de establecer rápidamente una concentración plasmática terapéutica. Imagina que necesitas llenar un tanque de agua hasta un cierto nivel para que una bomba funcione; la dosis de carga sería ese primer vertido grande que eleva el nivel de agua rápidamente. Esto es especialmente crítico para fármacos que se necesitan de inmediato para controlar una condición aguda, como el dolor intenso, una arritmia cardíaca o una infección grave. Sin una dosis de carga, el fármaco tardaría varias vidas medias en acumularse en el cuerpo hasta alcanzar su nivel efectivo, lo que podría ser demasiado lento para la situación clínica. La fórmula fundamental para calcular una dosis de carga se basa en el volumen de distribución del fármaco y la concentración deseada en plasma.
Por otro lado, la dosis de mantenimiento es la cantidad de fármaco que se administra de forma regular (ya sea en bolos intermitentes o en infusión continua) para mantener la concentración plasmática del medicamento dentro del rango terapéutico una vez que se ha alcanzado. Siguiendo la analogía del tanque de agua, una vez que el tanque está lleno, la dosis de mantenimiento sería el goteo constante o los pequeños vertidos regulares que compensan el agua que se está utilizando o evaporando, manteniendo el nivel deseado. El objetivo es equilibrar la cantidad de fármaco que entra en el cuerpo con la cantidad que se elimina, logrando así un estado estacionario donde los niveles del medicamento permanecen relativamente constantes y efectivos. El cálculo de la dosis de mantenimiento se relaciona estrechamente con la tasa de eliminación del fármaco, principalmente el aclaramiento.
Cálculo Detallado de la Dosis de Carga
La dosis de carga es un pilar fundamental cuando se requiere una acción farmacológica rápida. Su cálculo se basa en la premisa de que necesitamos saturar el volumen de distribución del cuerpo con el fármaco hasta alcanzar una concentración específica deseada. La fórmula es sencilla pero poderosa:
Dosis de Carga = Concentración Plasmática Deseada (CpD) × Volumen de Distribución (Vd)
Donde:
- Concentración Plasmática Deseada (CpD): Es la concentración de fármaco en el plasma sanguíneo que se considera óptima para producir el efecto terapéutico deseado sin causar toxicidad. Se mide típicamente en mg/L.
- Volumen de Distribución (Vd): No es un volumen anatómico real, sino un volumen aparente en el que el fármaco se distribuiría si la concentración en todo ese volumen fuera igual a la concentración plasmática. Se mide en Litros (L). Un Vd alto indica que el fármaco se distribuye ampliamente en los tejidos fuera del plasma (por ejemplo, en la grasa o los músculos), mientras que un Vd bajo sugiere que el fármaco permanece principalmente en el compartimento vascular.
Por ejemplo, si se desea una concentración plasmática de 10 mg/L de un fármaco con un volumen de distribución de 50 L, la dosis de carga necesaria sería de 10 mg/L * 50 L = 500 mg.
Es importante considerar algunas limitaciones prácticas. Si un fármaco tiene un volumen de distribución muy alto, la dosis de carga calculada puede ser impracticamente grande o incluso letal. Un ejemplo clásico es el fenobarbitol, donde una dosis de carga basada puramente en su Vd podría resultar en una dosis letal de 1.5 gramos. En estos casos, los médicos deben sopesar el riesgo-beneficio y, a menudo, optar por un enfoque más gradual o fraccionar la dosis de carga para evitar efectos adversos graves. Además, para fármacos administrados por vía oral, la biodisponibilidad (la fracción del fármaco que llega a la circulación sistémica intacta) debe ser considerada. La fórmula se ajustaría a:
Dosis de Carga (oral) = (Concentración Plasmática Deseada × Volumen de Distribución) / Biodisponibilidad (F)
Donde F es la fracción de biodisponibilidad (un valor entre 0 y 1). Si un fármaco tiene una biodisponibilidad del 50% (0.5), la dosis oral necesaria será el doble de la dosis intravenosa para alcanzar la misma concentración plasmática.
Cálculo Detallado de la Dosis de Mantenimiento
Una vez que se ha logrado la concentración plasmática terapéutica con una dosis de carga, el siguiente paso es mantenerla dentro de ese rango deseado. Aquí es donde entra en juego la dosis de mantenimiento, cuya finalidad es reponer el fármaco que está siendo eliminado del cuerpo. La forma de calcularla varía ligeramente según si el fármaco se administra en infusión continua o en dosis regulares intermitentes.
Dosis de Mantenimiento en Infusión Continua
Este es el modelo más simple para entender la dosis de mantenimiento. Cuando un fármaco se administra mediante una infusión continua, su concentración en el plasma se acumula gradualmente hasta alcanzar un estado estacionario. En este punto, la tasa de administración del fármaco es igual a su tasa de eliminación. La fórmula para la tasa de dosis de mantenimiento es:
Tasa de Dosis de Mantenimiento (mg/hr) = Concentración Pico Deseada (CpD) × Aclaramiento (Cl)
Donde:
- Concentración Pico Deseada (CpD): La concentración en mg/L que se busca mantener de forma constante.
- Aclaramiento (Cl): Es el volumen de plasma que se depura completamente del fármaco por unidad de tiempo (L/hr). Representa la capacidad del cuerpo para eliminar el fármaco, principalmente a través de los riñones y el hígado.
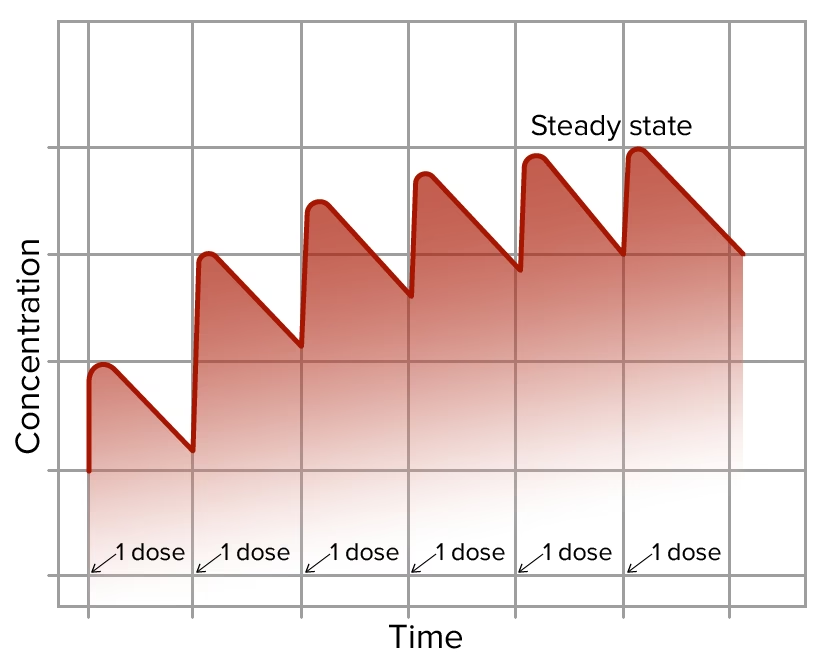
El estado estacionario se logra cuando la tasa de entrada del fármaco (la infusión) es igual a la tasa de salida (el aclaramiento). El tiempo que tarda un fármaco en alcanzar este estado estacionario es típicamente de 3 a 5 veces su vida media de eliminación. Esto se debe a que, a medida que la concentración del fármaco aumenta, la tasa de eliminación también lo hace, hasta que ambas tasas se igualan.
Dosis de Mantenimiento en Dosis Regulares
Cuando los fármacos se administran en dosis regulares (por ejemplo, cada 8 o 12 horas), la concentración plasmática no es constante, sino que fluctúa entre un pico (justo después de la administración) y un valle (justo antes de la siguiente dosis). Sin embargo, con el tiempo, estas fluctuaciones se estabilizan y el fármaco alcanza un estado estacionario promedio, donde la cantidad total de fármaco administrada en un intervalo de dosificación es igual a la cantidad eliminada en ese mismo intervalo. Este estado también se alcanza después de aproximadamente cinco vidas medias de eliminación del fármaco.
La fórmula general para la dosis de mantenimiento por bolo intermitente es:
Dosis de Mantenimiento (mg) = (Concentración Plasmática Deseada (CpD) × Aclaramiento (Cl) × Intervalo de Dosificación (τ)) / Biodisponibilidad (F)
Donde:
- Intervalo de Dosificación (τ): El tiempo entre dosis (en horas).
- Biodisponibilidad (F): Solo aplica para vías no intravenosas. Para IV, F=1.
Si la administración es oral, nuevamente, la biodisponibilidad es un factor crucial. La absorción más lenta en el tracto gastrointestinal puede tener un efecto "suavizante" en los picos de concentración, lo que a veces disminuye los efectos adversos dependientes de la concentración.
Es importante destacar que si el intervalo de dosificación es igual a la vida media de eliminación del fármaco, la dosis de carga debería ser aproximadamente el doble de la dosis de mantenimiento. Esto se debe a que, después de una vida media, la concentración del fármaco se habrá reducido a la mitad, y la siguiente dosis de mantenimiento la devolverá al pico inicial.
Factores que Influyen en el Intervalo de Dosificación
El intervalo entre dosis es tan crítico como la dosis misma para mantener una concentración plasmática terapéutica efectiva y segura. Varios factores determinan la frecuencia ideal de administración de un fármaco:
- Vida Media de Eliminación (t½): Este es el factor más determinante. La vida media de eliminación es el tiempo que tarda la concentración plasmática de un fármaco en reducirse a la mitad. Para la mayoría de los fármacos, el intervalo de dosificación se establece en torno a una o dos vidas medias para evitar fluctuaciones excesivas entre el pico y el valle. No se espera que todo el fármaco sea eliminado antes de la siguiente dosis, ya que el objetivo es mantener un nivel constante.
- Índice Terapéutico: Se refiere al rango entre la dosis mínima efectiva y la dosis máxima tolerada (o tóxica). Si un fármaco tiene un índice terapéutico estrecho (es decir, una pequeña diferencia entre la dosis efectiva y la tóxica), las fluctuaciones de concentración deben minimizarse. Esto a menudo significa intervalos de dosificación más cortos y dosis más pequeñas para evitar períodos de ineficacia o toxicidad. Por ejemplo, la gentamicina, con un índice terapéutico estrecho, se puede dosificar una vez al día con picos muy altos y valles muy bajos, aprovechando su efecto post-antibiótico, pero esto no sería adecuado para todos los fármacos.
- Conveniencia y Adherencia del Paciente: Por muy elegante que sea un régimen de dosificación desde el punto de vista farmacocinético, si no es práctico para el paciente, la adherencia será pobre y el tratamiento fallará. Es irreal esperar que un paciente se autoadministre un medicamento cada quince minutos. La conveniencia es crucial para asegurar que el paciente siga el régimen prescrito, lo que a menudo lleva a intervalos de dosificación de 8, 12 o 24 horas.
Una regla general es que, para la mayoría de los fármacos, el intervalo de dosificación es aproximadamente una vida media de eliminación. Si el intervalo de dosificación es demasiado largo en proporción a la vida media, las fluctuaciones de concentración entre dosis serán mayores, lo que puede llevar a períodos de ineficacia o, en el caso de fármacos con índice terapéutico estrecho, a toxicidad seguida de ineficacia.
Impacto de la Enfermedad Crítica en los Cálculos de Dosis
Los pacientes en estado crítico presentan alteraciones fisiológicas significativas que pueden afectar drásticamente la farmacocinética de los medicamentos, haciendo que los cálculos estándar de dosis de carga y mantenimiento sean insuficientes. La comprensión de estos cambios es vital para optimizar la terapia y evitar resultados adversos. Los principales factores farmacocinéticos afectados son el volumen de distribución, el aclaramiento y, en menor medida, la biodisponibilidad.
A continuación, se presenta una tabla que resume cómo la enfermedad crítica puede influir en estos parámetros y, consecuentemente, en las dosis necesarias:
| Factor Involucrado | Efectos de la Enfermedad Crítica | Impacto en Dosis de Carga | Impacto en Dosis de Mantenimiento |
|---|---|---|---|
| Volumen de Distribución (Vd) | Aumentado (debido a sobrecarga de fluidos, edema, extravasación capilar) | Aumentada (para alcanzar CpD) | Aumentada o tasa de dosis mayor (para compensar mayor "espacio" de fármaco) |
| Disminuido (debido a hipovolemia severa, deshidratación) | Disminuida | Disminuida o tasa de dosis menor | |
| Aclaramiento (Clearance) | Renal Disminuido (flujo sanguíneo renal ↓, daño parenquimal renal, disfunción multiorgánica) | Generalmente sin cambios (para IV) | Disminuida, posible aumento de intervalo de dosificación |
| Renal Aumentado (estados hiperdinámicos, sepsis temprana, quemaduras extensas) | Generalmente sin cambios (para IV) | Aumentada, posible disminución de intervalo de dosificación | |
| Hepático Disminuido (flujo sanguíneo hepático ↓, inhibición de enzimas hepáticas) | Sin cambios (IV), Disminuida (oral por ↓ metabolismo de primer paso) | Disminuida, posible aumento de intervalo de dosificación | |
| Hepático Aumentado (flujo sanguíneo hepático ↑, inducción de enzimas) | Sin cambios (IV), Aumentada (oral por ↑ metabolismo de primer paso) | Aumentada, posible disminución de intervalo de dosificación | |
| Biodisponibilidad | Unión a proteínas disminuida (niveles bajos de albúmina, competencia por sitios de unión) | No aplica directamente, pero aumenta la fracción libre activa | No aplica directamente, pero aumenta la fracción libre activa (mayor aclaramiento y efecto) |
| Absorción intestinal disminuida (flujo esplácnico ↓, peristalsis ↓, íleo) | Variable e inconsistente (para dosis de carga oral) | Variable e inconsistente (para dosis de mantenimiento oral) | |
| Competencia por unión a proteínas (ej. bilirrubina compite por sitios de unión a albúmina) | No aplica directamente, pero aumenta la fracción libre activa | No aplica directamente, pero aumenta la fracción libre activa |
Un ejemplo ilustrativo de cómo la enfermedad crítica afecta la farmacocinética es la vancomicina. En pacientes críticos, los cambios en el volumen de distribución (a menudo aumentado por la reanimación con fluidos) y el aclaramiento renal (que puede fluctuar drásticamente) hacen que los regímenes de dosificación estándar sean ineficaces. Se requiere un monitoreo cuidadoso de los niveles plasmáticos y ajustes de dosis para asegurar que se alcancen los niveles deseados, como los valles de 15 mg/L y niveles de mantenimiento de 20-25 mg/L, como se observa en estudios clínicos. La alta variabilidad en estos pacientes subraya la necesidad de un enfoque individualizado y dinámico en la dosificación farmacológica.
Ejemplos Prácticos y Consideraciones Clínicas
La teoría detrás de los cálculos de dosis cobra vida en la práctica clínica. Tomemos el ejemplo de un antibiótico como la vancomicina, un fármaco con un índice terapéutico relativamente estrecho. Para una infección grave, es crucial alcanzar rápidamente una concentración efectiva. Aquí, una dosis de carga es indispensable. Posteriormente, la dosis de mantenimiento debe ajustarse al aclaramiento renal del paciente, que puede variar significativamente, especialmente en pacientes críticos con disfunción renal o estados hiperdinámicos. El monitoreo de los niveles plasmáticos de vancomicina (picos y valles) es una práctica común para asegurar que el paciente se encuentre dentro del rango terapéutico, evitando la ineficacia o la nefrotoxicidad.
Otro ejemplo es la digoxina, utilizada para la insuficiencia cardíaca y ciertas arritmias. Su volumen de distribución es grande y su eliminación depende en gran medida de la función renal. Una dosis de carga puede ser necesaria para controlar rápidamente la frecuencia cardíaca, pero la dosis de mantenimiento debe ser muy cuidadosamente calculada y ajustada en pacientes con insuficiencia renal debido a su bajo índice terapéutico y el riesgo de toxicidad cardíaca.
La comprensión de estos principios farmacocinéticos permite a los profesionales de la salud diseñar regímenes de dosificación personalizados que maximizan la eficacia y minimizan la toxicidad. Esto es especialmente relevante en la medicina intensiva, donde los pacientes a menudo presentan alteraciones hemodinámicas y orgánicas que modifican la absorción, distribución, metabolismo y eliminación de los fármacos. La individualización de la dosis, basada en la situación clínica del paciente y, cuando sea posible, en el monitoreo de los niveles del fármaco en sangre, es la clave para una terapia farmacológica exitosa.
Preguntas Frecuentes
¿Por qué es importante calcular la dosis de carga?
Es importante para establecer rápidamente una concentración plasmática terapéutica del fármaco. Esto es crucial en situaciones donde se necesita un efecto farmacológico inmediato para controlar una condición aguda y urgente, sin tener que esperar varias vidas medias de eliminación para que el fármaco se acumule.
¿Qué es el estado estacionario en farmacología?
El estado estacionario es una condición en la que la cantidad de fármaco que entra en el cuerpo (tasa de dosificación) es igual a la cantidad de fármaco que se elimina (tasa de aclaramiento). En este punto, la concentración plasmática del fármaco se mantiene relativamente constante dentro del rango terapéutico.
¿Cuánto tiempo tarda un fármaco en alcanzar el estado estacionario?
Generalmente, un fármaco tarda aproximadamente de 3 a 5 veces su vida media de eliminación en alcanzar el estado estacionario, independientemente de si se administra en infusión continua o en dosis intermitentes regulares.
¿Qué factores modifican las dosis en pacientes críticos?
En pacientes críticos, las dosis pueden verse afectadas por alteraciones en el volumen de distribución (por ejemplo, por sobrecarga de fluidos o deshidratación), el aclaramiento (debido a disfunción renal o hepática, o estados hiperdinámicos), y la biodisponibilidad (por problemas de absorción intestinal o cambios en la unión a proteínas plasmáticas).
¿La vía de administración afecta el cálculo de la dosis?
Sí, la vía de administración afecta el cálculo, especialmente para la administración oral. En este caso, la biodisponibilidad del fármaco debe tenerse en cuenta, ya que no todo el fármaco administrado oralmente llega a la circulación sistémica. Las dosis orales deben ser mayores que las intravenosas si la biodisponibilidad es inferior al 100%.
Conclusión
La dosificación de medicamentos es un arte y una ciencia que requiere una comprensión profunda de la farmacocinética. El cálculo preciso de las dosis de carga y mantenimiento es fundamental para el éxito terapéutico y la seguridad del paciente. Hemos visto que la dosis de carga busca saturar rápidamente el volumen de distribución del cuerpo, mientras que la dosis de mantenimiento se enfoca en equilibrar la entrada y salida del fármaco para mantener una concentración plasmática terapéutica estable, teniendo en cuenta el aclaramiento. Factores como la vida media de eliminación, el índice terapéutico y la conveniencia del paciente dictan el intervalo de dosificación.
Además, la enfermedad crítica introduce una capa de complejidad al alterar significativamente los parámetros farmacocinéticos, exigiendo ajustes de dosis individualizados y un monitoreo riguroso. La capacidad de adaptar estos cálculos a la fisiología cambiante de un paciente es lo que distingue una prescripción efectiva. En última instancia, el dominio de estos principios asegura que cada paciente reciba la cantidad correcta de medicamento, en el momento adecuado, para lograr el mejor resultado posible.
Si quieres conocer otros artículos parecidos a Cálculo de Dosis de Carga y Mantenimiento de Fármacos puedes visitar la categoría Cálculos.

