21/07/2023
Someterse a una cirugía, incluso si no es cardíaca, es un evento significativo que requiere una preparación meticulosa. Más allá de la habilidad del cirujano, un factor determinante para el éxito y la seguridad del procedimiento reside en una exhaustiva evaluación cardiológica preoperatoria. Esta valoración, lejos de ser un simple trámite, es un pilar fundamental para identificar y mitigar riesgos, asegurando que tu cuerpo esté en las mejores condiciones posibles para afrontar el estrés de la intervención.
En el mundo de la medicina moderna, donde los datos y el análisis son cruciales, la determinación del riesgo quirúrgico se ha convertido en una ciencia apoyada por diversas herramientas de cálculo y escalas validadas. Como expertos en calculadoras y su aplicación en la salud, te guiaremos a través de la importancia de esta evaluación, cómo se cuantifica el riesgo y qué puedes esperar para garantizar una experiencia quirúrgica lo más segura posible.
- ¿Por Qué es Crucial la Evaluación Preoperatoria?
- Determinando el Riesgo Quirúrgico: Un Enfoque Integral
- Escalas de Riesgo Quirúrgico: Herramientas Esenciales
- La Importancia de la Capacidad Funcional (METs)
- Manejo de Medicamentos: Clave para la Seguridad
- Pruebas Complementarias: ¿Cuándo son Necesarias?
- Reduciendo Complicaciones: Estrategias Pre y Postoperatorias
- Preguntas Frecuentes (FAQ)
¿Por Qué es Crucial la Evaluación Preoperatoria?
La evaluación preoperatoria en cirugía no cardíaca es un proceso multidisciplinario cuyo objetivo primordial es disminuir la tasa de complicaciones hospitalarias. Su finalidad no se limita únicamente a los aspectos cardiovasculares, sino que abarca una revisión integral de todos los órganos y sistemas del paciente, incluyendo la vital conciliación de medicamentos. El propósito es anticipar cualquier posible dificultad durante el periodo perioperatorio –antes, durante y después de la cirugía– y establecer un plan de acción para prevenir eventos adversos y mejorar el desenlace general.
Este proceso es especialmente relevante en una era donde la población que requiere cirugías es cada vez de mayor edad, con una prevalencia creciente de enfermedades crónicas y polifarmacia. Una evaluación adecuada permite al equipo médico (cirujano, anestesiólogo, internista, cardiólogo) tomar decisiones informadas, ajustar tratamientos y preparar al paciente de manera óptima.
Determinando el Riesgo Quirúrgico: Un Enfoque Integral
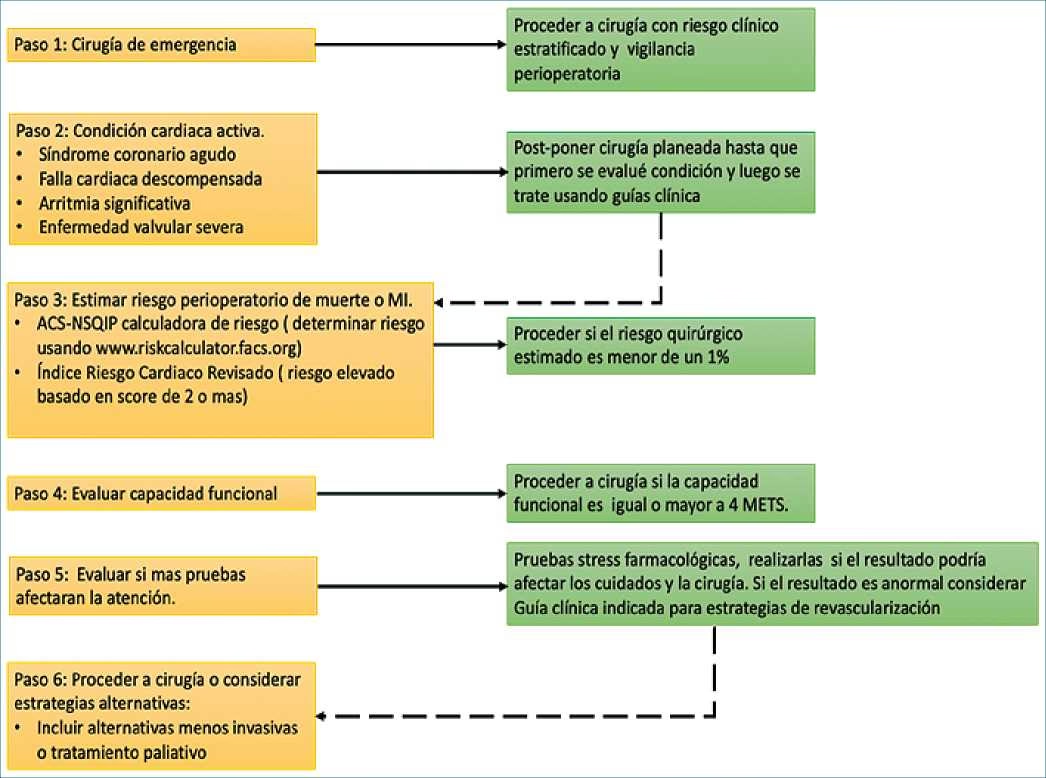
El riesgo quirúrgico se define como la probabilidad de que se presenten complicaciones durante o después de una intervención. Estas complicaciones pueden variar desde problemas menores hasta situaciones graves que comprometen la salud del paciente. La comprensión de este riesgo es esencial tanto para los profesionales de la salud como para el paciente, ya que permite tomar decisiones informadas y planificar los cuidados necesarios.
La determinación de este riesgo se basa en múltiples factores, algunos intrínsecos al paciente y otros relacionados con el procedimiento. Incluyen:
- Características del Paciente: Edad avanzada (mayor riesgo por enfermedades crónicas), condiciones preexistentes (diabetes, hipertensión, problemas cardíacos, enfermedad pulmonar obstructiva), estado físico general.
- Tipo y Complejidad de la Cirugía: Procedimientos más complejos o de mayor duración conllevan riesgos inherentes más elevados.
- Experiencia del Equipo Médico: Aunque no se cuantifica directamente en las escalas de riesgo del paciente, la pericia del equipo quirúrgico y anestésico es un factor crucial para el éxito.
La evaluación preoperatoria exhaustiva incluye una historia clínica detallada, un examen físico riguroso y una serie de pruebas complementarias adaptadas a cada caso. El objetivo es identificar cualquier condición que pueda complicar la cirugía y prepararse adecuadamente para ella.
Factores Clave que Influyen en el Riesgo
- Edad Avanzada: Si bien la edad por sí sola no es una contraindicación, las personas mayores suelen presentar una mayor comorbilidad y una menor reserva fisiológica, lo que aumenta el riesgo.
- Condiciones Preexistentes: Enfermedades como la diabetes, la hipertensión arterial, la insuficiencia cardíaca, las arritmias o la enfermedad renal crónica deben estar controladas de manera óptima antes de la cirugía.
- Tipo de Cirugía: Las cirugías se clasifican por su riesgo de complicaciones cardiovasculares mayores, lo cual influye directamente en la evaluación. Por ejemplo, una cirugía superficial tiene un riesgo bajo (<1%), mientras que una cirugía vascular mayor o una resección hepática se consideran de alto riesgo (>5%).
- Estado Físico y Capacidad Funcional: Evaluado mediante escalas como la ASA (American Society of Anesthesiologists) y la estimación de los MET (Metabolic Equivalent of Task). Un paciente con buena capacidad funcional tolera mejor el estrés quirúrgico.
- Hábitos de Vida: Fumar, el consumo excesivo de alcohol y la obesidad son factores modificables que aumentan significativamente el riesgo de complicaciones pulmonares, infecciosas y de cicatrización.
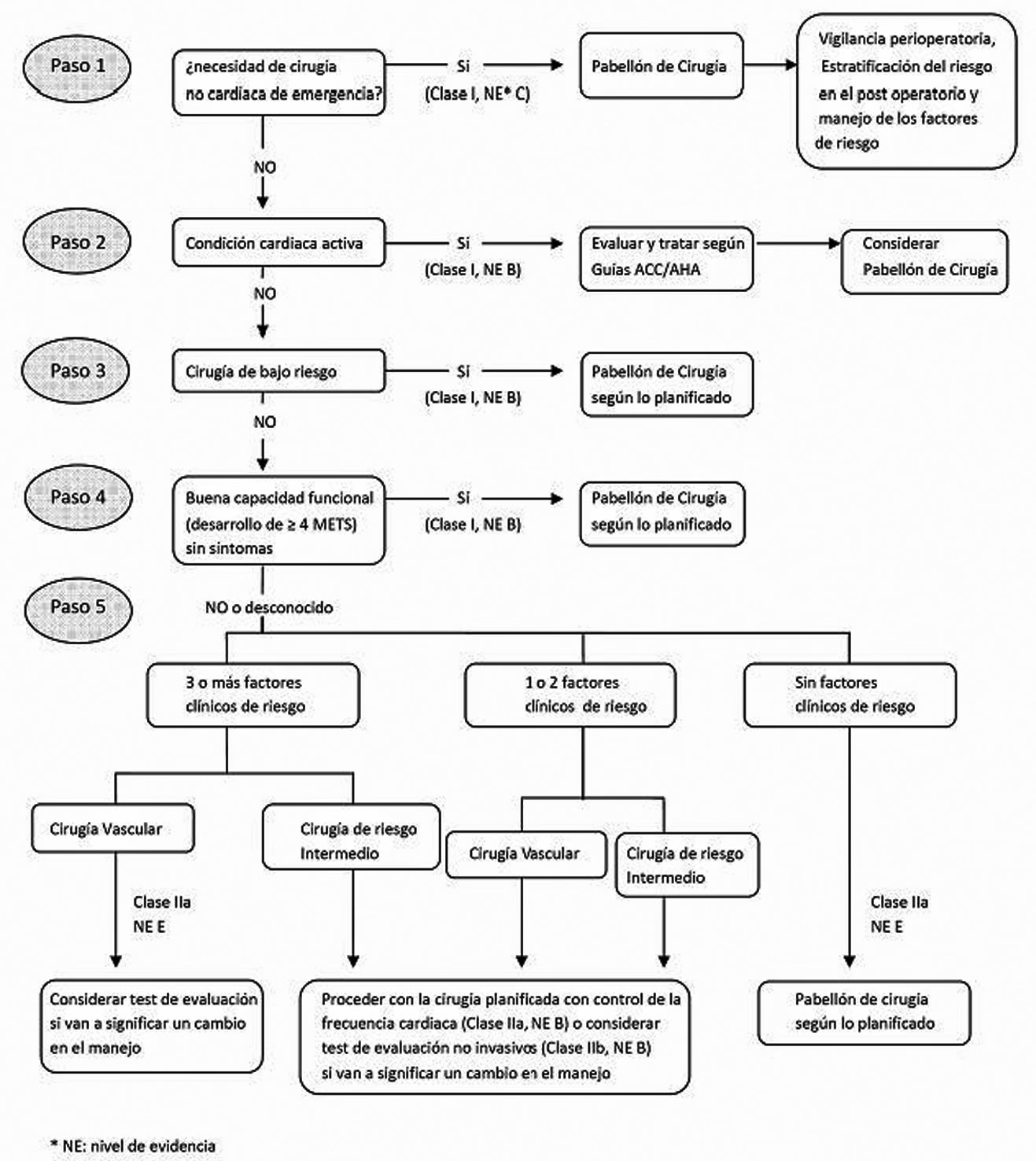
Escalas de Riesgo Quirúrgico: Herramientas Esenciales
Para cuantificar de manera objetiva el riesgo quirúrgico, los profesionales de la salud se apoyan en diversas escalas de riesgo y calculadoras. Estas herramientas, muchas de las cuales están disponibles como aplicaciones o calculadoras online, procesan múltiples variables del paciente para ofrecer una estimación de la probabilidad de complicaciones. Algunas de las más utilizadas son:
- Clasificación ASA (American Society of Anesthesiologists): Es una de las más antiguas y sencillas. Clasifica el estado físico del paciente en una escala de 1 a 5, donde 1 es un paciente sano y 5 es un paciente moribundo que no se espera que sobreviva sin la cirugía. Aunque es útil y universal, tiene un componente subjetivo.
- Índice de Goldman (Cardiac Risk Index): Desarrollado en 1977, fue una de las primeras escalas multifactoriales. Considera factores como edad, tipo de cirugía, presencia de infarto agudo de miocardio, arritmias, entre otros. Es especialmente útil para descartar enfermedad arterial coronaria, con un alto valor predictivo negativo.
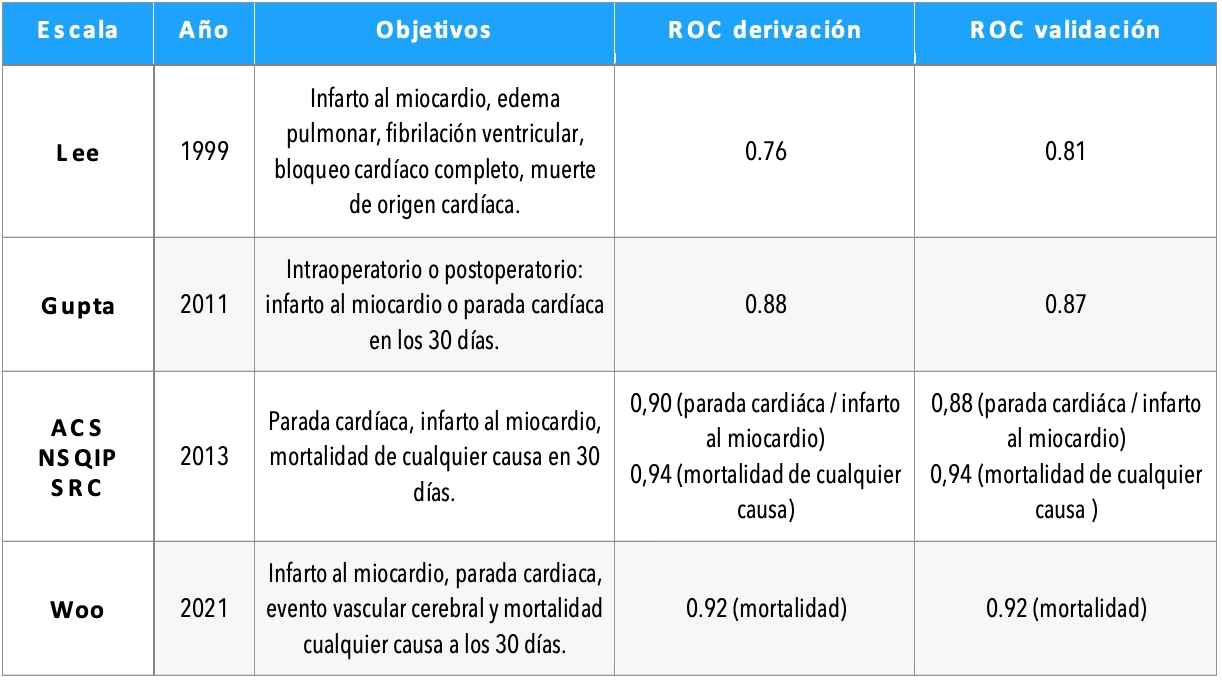
- Índice de Riesgo Cardíaco Revisado de Lee (RCRI): Publicado en 1999, es una de las escalas más validadas y utilizadas. Considera seis predictores independientes de complicaciones cardíacas: cirugía de alto riesgo, enfermedad coronaria, insuficiencia cardíaca, enfermedad cerebrovascular, diabetes mellitus en tratamiento con insulina e insuficiencia renal (creatinina > 2 mg/dL). A mayor número de factores, mayor el riesgo.
- Índice de Riesgo de Gupta: Una escala más reciente (2011) que se basa en una población de pacientes más actual y nuevas técnicas quirúrgicas. Ha demostrado superioridad en la predicción de eventos cardiovasculares adversos a 30 días postoperatorios. Su cálculo se realiza a menudo mediante calculadoras online debido a la complejidad de la puntuación de cada variable.
- Calculadora del Programa Nacional para el Mejoramiento de la Calidad Quirúrgica del Colegio Americano de Cirujanos (NSQIP): Una herramienta robusta que predice múltiples resultados adversos a 30 días basándose en una gran base de datos de pacientes.
- Herramienta de Riesgo del Resultado Quirúrgico (SORT - Surgical Outcome Risk Tool): Predice la mortalidad a 30 días.
Tabla Comparativa de Escalas de Riesgo Cardiovascular
A continuación, se presenta una tabla que resume algunas de las variables clave consideradas por las escalas de Lee, Gupta y Goldman:
| Variable | Gupta | Lee | Goldman |
|---|---|---|---|
| Edad | Sí | No | Sí |
| Cirugía de Urgencia | No | No | Sí |
| Tipo de Procedimiento (Alto Riesgo) | Sí | Sí | Sí |
| Enfermedad Arterial Coronaria / IAM | No | Sí | Sí (IAM) |
| Estenosis Aórtica Significativa | No | No | Sí |
| Arritmias | No | No | Sí |
| Insuficiencia Cardíaca Congestiva | No | Sí | Sí (S3 o Ingurgitación Yugular) |
| Diabetes Mellitus (con Insulina) | No | Sí | No |
| Creatinina (mg/dL) | ≥ 1.5 | > 2 | ≥ 3 |
| Antecedente de Enfermedad Cerebro Vascular (EVC) | No | Sí | No |
| Clasificación ASA | Sí | No | No |
| Estatus Funcional Preoperatorio | Sí | No | Mal Estado General* |
*Mal estado general en Goldman incluye parámetros como PO2 < 60, PCO2 > 50, potasio < 3.0, bicarbonato < 20, nitrógeno ureico en sangre > 50, creatinina > 3, elevación de AST, falla hepática, postración en cama.
La Importancia de la Capacidad Funcional (METs)
La capacidad funcional (METs) del paciente es un predictor crucial del riesgo perioperatorio. Se mide en Equivalentes Metabólicos (METs), donde 1 MET es el consumo de oxígeno en reposo (3.5 mL de O2/kg/min). Una capacidad funcional deficiente (inferior a 4 METs) se asocia con un mayor riesgo de complicaciones trans y postoperatorias. Esto se evalúa preguntando si el paciente puede subir un piso de escaleras o caminar dos cuadras sin fatigarse; si la respuesta es afirmativa, generalmente tiene más de 4 METs.
Manejo de Medicamentos: Clave para la Seguridad
La conciliación de medicamentos es un paso crítico en la evaluación preoperatoria. Decidir qué fármacos suspender, cuáles continuar y cuándo reiniciarlos es fundamental para evitar interacciones o efectos adversos. Aquí una guía general, siempre bajo estricta supervisión médica:
Tabla de Conciliación de Medicamentos Preoperatorios
| Clase de Medicamento | Recomendación Preoperatoria | Recomendación Postoperatoria |
|---|---|---|
| Betabloqueadores | Continuar. No iniciar de novo sin indicación previa. | Continuar. |
| IECA / ARA II | Suspender 24 horas antes (riesgo de hipotensión). Si es por falla cardíaca, evaluar riesgo/beneficio. | Reiniciar según evolución clínica. |
| Diuréticos | No tomar la dosis el día de la cirugía (riesgo de hipotensión/desequilibrio electrolítico). | Continuar para falla cardíaca, monitorear. |
| Calcioantagonistas | Continuar con cautela. | Continuar. |
| Estatinas | Continuar ininterrumpidamente. Iniciar 2 semanas antes para cirugía vascular. | Continuar. |
| Insulina | Ajustar dosis según tipo y glucemia (ej. ultrarrápida suspender, basal 75-100% dosis). | Ajustar según necesidad y glucemia. |
| Metformina | Suspender 24-48 horas antes (riesgo acidosis láctica, especialmente con contraste). | Reiniciar 48 horas post-cirugía si no hay falla renal/vómito. |
| Otros antidiabéticos orales | Suspender 1 día antes (verificar vida media). | Reiniciar 1-2 días antes del alta si estable. |
| Corticosteroides | Administrar "dosis de estrés" si uso crónico o sospecha de insuficiencia suprarrenal. | Continuar dosis habitual, o ajustar según necesidad. |
| AINEs (Antiinflamatorios No Esteroideos) | Suspender 5-10 días antes (riesgo de sangrado). | Reiniciar al lograr hemostasia adecuada. |
| Aspirina (dosis bajas) | Prevención primaria: suspender 7-10 días antes. Si stent reciente, evaluar riesgo/beneficio. | Reiniciar a las 24 horas si hemostasia adecuada. |
| Doble Antiagregación | Posponer cirugía electiva si stent reciente (metal puro 4-6 sem, farmacol. 6 meses). Si necesario, continuar aspirina. | Reiniciar a las 24 horas si hemostasia adecuada. |
| Warfarina | Suspender 5 días antes. Revertir con Vit K/plasma si necesario. Puenteo con heparinas según riesgo. | Reiniciar la misma tarde de la cirugía (efecto tardío). |
| Heparinas | No fraccionada: suspender 2-6 horas antes. Bajo peso molecular: suspender 24 horas antes. | Reiniciar cuando hemostasia (48h post alto riesgo). |
| Anticoagulantes de Acción Directa (DOACs) | Suspender 2-3 días antes (depende de TFGe). | Reiniciar 48 horas post alto riesgo quirúrgico. |
| Terapia Antimicrobiana (Profilaxis) | Dosis única estándar 60 min antes de incisión. | No repetir dosis post-cierre de herida (salvo indicación específica). |
Pruebas Complementarias: ¿Cuándo son Necesarias?
El uso indiscriminado de estudios de laboratorio y gabinete en la evaluación preoperatoria no mejora el pronóstico y genera costos innecesarios. Se deben solicitar de manera justificada, basándose en la historia clínica, edad, factores de riesgo y el tipo de cirugía. Las calculadoras de riesgo son cruciales aquí, ya que sus resultados a menudo guían la necesidad de pruebas adicionales.

Tabla de Pruebas Diagnósticas Recomendadas
| Prueba Diagnóstica | Factores del Procedimiento | Factores del Paciente |
|---|---|---|
| Radiografía de Tórax | Riesgo intermedio a alto. | ASA ≥ 3, sospecha patología torácica, antecedente enfermedad pulmonar, disnea no determinada. |
| Electrocardiograma (ECG) | Cirugía de riesgo intermedio-alto. | Índice de Lee ≥ 1, sospecha enfermedad cardíaca/arritmia, disnea no determinada. |
| Ecocardiograma Transtorácico (ECOTT) | Riesgo intermedio o alto (con factores de riesgo y baja capacidad funcional). | METs < 4 y Lee ≥ 1 para cirugía de alto riesgo, falla cardíaca empeorada, daño miocárdico estructural progresivo, disnea no determinada. |
| Estudios de Estrés Miocárdico | Riesgo intermedio a alto (con factores de riesgo). | Índice de Lee ≥ 2 y METs < 4 para cirugía de riesgo intermedio a alto (especialmente Lee ≥ 3 y cirugía de alto riesgo). |
| Troponina | Riesgo intermedio a alto. | METs ≤ 4 o Índice de Lee > 1 para cirugía vascular o > 2 para no vascular. |
| Biometría Hemática Completa | Cirugía de riesgo intermedio o alto. | Pacientes con enfermedad cardiovascular o renal. |
| Pruebas de Función Renal | Cirugía de riesgo intermedio o alto. | Pacientes ASA 3 o 4, ASA 2 con riesgo de falla renal aguda. |
| Pruebas de Coagulación | Cirugía de riesgo intermedio o alto. | Pacientes anticoagulados o con enfermedad hepática. |
| Electrolitos Séricos | Cirugía de riesgo intermedio o alto. | Pacientes con falla renal o uso crónico de diuréticos/IECA/ARA II. |
| Examen General de Orina | Cirugía urológica con instrumentación. | Si hay síntomas de infección (con urocultivo si el tamizaje cambia el manejo). |
| Prueba de Embarazo | Cualquier cirugía. | Ofrecer a mujeres en edad reproductiva con posibilidad de embarazo. |
Reduciendo Complicaciones: Estrategias Pre y Postoperatorias
Una vez evaluado el riesgo, el equipo médico implementará estrategias para minimizarlo. Esto incluye no solo la optimización de las condiciones médicas preexistentes, sino también cambios en los hábitos de vida y el uso de técnicas quirúrgicas modernas.
- Control de Enfermedades Crónicas: Asegurar que la presión arterial, los niveles de glucosa, la función tiroidea, etc., estén dentro de rangos óptimos.
- Cambios en el Estilo de Vida: Suspender el tabaquismo (idealmente 4 semanas antes), reducir el consumo de alcohol y manejar la obesidad.
- Técnicas Modernas: La cirugía laparoscópica y otras técnicas mínimamente invasivas reducen el tamaño de las incisiones, disminuyendo el riesgo de infecciones y acortando la recuperación.
- Manejo Postoperatorio: Monitoreo de signos vitales, control del dolor, prevención de infecciones y, crucialmente, la movilización temprana para prevenir complicaciones como la trombosis venosa profunda. La tromboprofilaxis, guiada por escalas como la de Caprini, es fundamental.
Preguntas Frecuentes (FAQ)
- ¿Cuánto tiempo antes de la cirugía debo dejar de fumar?
- Idealmente, al menos 4 semanas antes para reducir significativamente las complicaciones respiratorias y de cicatrización. Dos semanas antes ya ofrece beneficios, pero cuanto más tiempo, mejor.
- ¿Debo suspender todos mis medicamentos antes de la cirugía?
- No. Es crucial que tu equipo médico revise tu lista completa de medicamentos. Algunos deben continuarse (como betabloqueadores o estatinas), otros suspenderse temporalmente (como anticoagulantes o ciertos antidiabéticos), y algunos pueden requerir ajuste de dosis. Nunca suspendas medicación sin indicación médica.
- ¿Qué significa si mi riesgo quirúrgico es "alto"?
- Un riesgo quirúrgico "alto" significa que la probabilidad de complicaciones es mayor (generalmente >5%). Esto no implica que la cirugía no deba realizarse, sino que se tomarán precauciones adicionales, se optimizarán al máximo tus condiciones de salud y se requerirá un monitoreo más estrecho durante y después del procedimiento. Las calculadoras de riesgo ayudan a identificar esto para una mejor planificación.
- ¿Puedo comer o beber antes de la cirugía?
- No. Se recomienda un ayuno mínimo de 2 horas para líquidos claros, 6 horas para una comida ligera y 8 horas para una comida copiosa. Es vital seguir las instrucciones específicas de tu médico o anestesiólogo para evitar el riesgo de broncoaspiración.
- ¿Qué es la escala ASA y por qué es importante?
- La escala ASA (American Society of Anesthesiologists) clasifica tu estado físico general antes de la cirugía, desde ASA 1 (paciente sano) hasta ASA 5 (paciente moribundo). Es una herramienta sencilla que ayuda al equipo médico a entender tu nivel de salud general y planificar la anestesia y los cuidados perioperatorios.
En resumen, la evaluación cardiológica preoperatoria en cirugía no cardíaca es un proceso exhaustivo y vital que utiliza herramientas de cálculo y un enfoque integral para garantizar la máxima seguridad del paciente. Al comprender los factores de riesgo, las escalas utilizadas para cuantificarlos y las estrategias para mitigarlos, te empoderas como paciente y contribuyes activamente a un desenlace quirúrgico exitoso. La colaboración entre el paciente y un equipo médico bien informado es la clave para una recuperación óptima y sin contratiempos.
Si quieres conocer otros artículos parecidos a La Calculadora de tu Salud Quirúrgica puedes visitar la categoría Cálculos.
