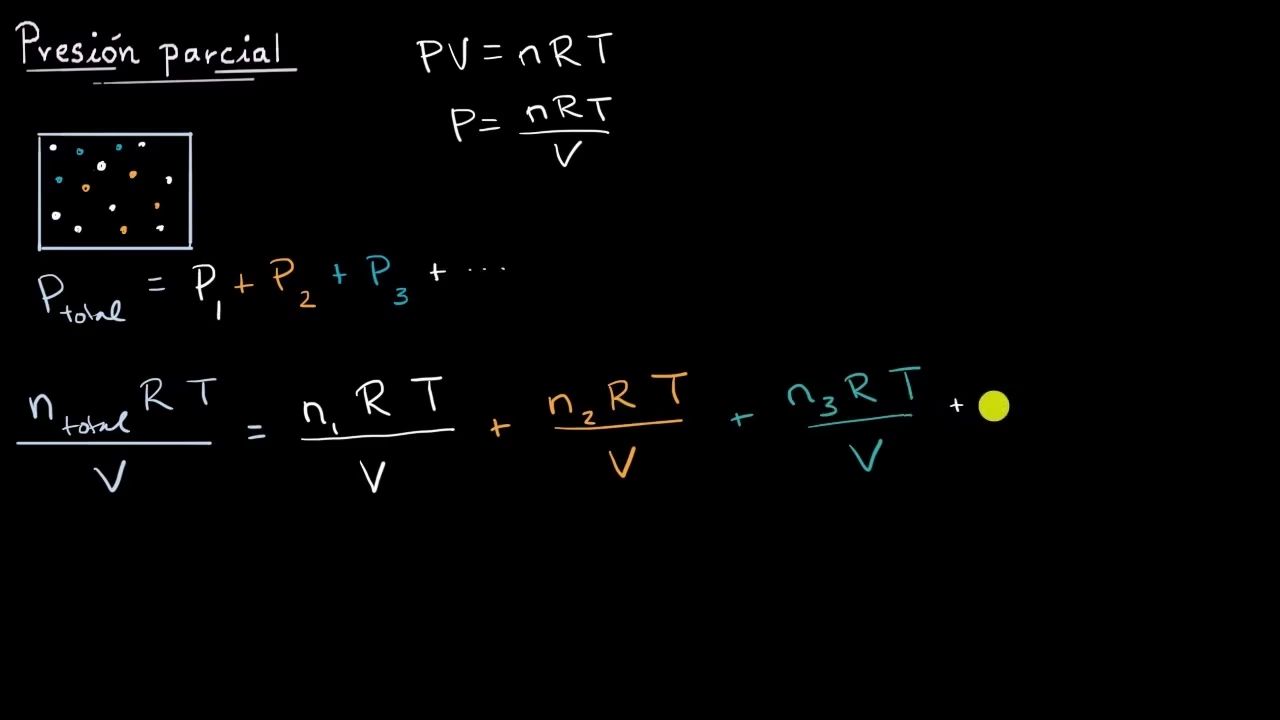26/07/2022
La vida, tal como la conocemos, depende intrínsecamente del oxígeno. Como organismos altamente aeróbicos, los seres humanos consumimos oxígeno de manera constante para satisfacer nuestras demandas metabólicas. Este gas esencial es el combustible principal en la respiración aeróbica, un proceso vital donde el oxígeno y el piruvato se combinan para producir adenosín trifosfato (ATP), la molécula energética que impulsa cada función de nuestro cuerpo. Para mantener la homeostasis y asegurar que nuestras células reciban el oxígeno necesario, existe un delicado gradiente de presión que facilita la difusión de oxígeno desde las membranas pulmonares hacia los tejidos. Sin una oxigenación adecuada, los procesos metabólicos se vuelven ineficientes y las funciones celulares se ven comprometidas, poniendo en riesgo la supervivencia misma del organismo. Es por esta razón que el proceso de extracción de oxígeno del aire ambiental está fisiológicamente regulado de manera estricta.

La medición de la presión parcial de oxígeno (PO2) es fundamental para comprender cómo nuestro cuerpo adquiere y distribuye este gas vital. Los gases, incluido el oxígeno, se rigen por leyes químicas que establecen que, en una mezcla, cada gas ejerce una presión parcial equivalente a la presión hipotética que tendría si ocupara el mismo volumen a la misma temperatura que la mezcla original. Esta comprensión es la base para evaluar la disponibilidad de oxígeno a nivel atmosférico, pulmonar y tisular, permitiéndonos diagnosticar y tratar diversas condiciones médicas.
- ¿Qué es la Presión Parcial de Oxígeno (PO2)?
- La Ecuación del Gas Alveolar: Calculando la PAO2
- El Gradiente Alvéolo-Arterial de Oxígeno (A-a): Un Indicador Vital
- Medición Directa: La Gasometría Arterial (PaO2)
- La Presión Parcial de Oxígeno en los Tejidos (PtO2): Variabilidad y Necesidades
- Factores que Afectan la Presión Parcial de Oxígeno y su Significado Clínico
- El Cociente PaO2/FiO2: Un Índice Clave en Cuidados Intensivos
- Preguntas Frecuentes (FAQ)
¿Qué es la Presión Parcial de Oxígeno (PO2)?
La presión parcial de oxígeno (PO2) se refiere a la parte de la presión total ejercida por una mezcla de gases que corresponde específicamente al oxígeno. Para entenderlo, consideremos la composición del aire que respiramos. Aproximadamente el 78% del aire ambiental es nitrógeno, el 21% es oxígeno, y el 1% restante se compone de argón y trazas de otros gases como dióxido de carbono, neón, metano, helio, criptón, hidrógeno, xenón, ozono, dióxido de nitrógeno, y monóxido de carbono, entre otros.
A nivel del mar, donde la presión atmosférica promedio es de 760 mmHg, las presiones parciales de estos gases se distribuyen proporcionalmente. Así, la presión parcial del nitrógeno es de aproximadamente 593 mmHg, la del oxígeno es de alrededor de 160 mmHg, y la del argón es de 7.6 mmHg. Sin embargo, estas cifras no representan con precisión las presiones parciales disponibles para la difusión dentro de los alvéolos pulmonares, que son las pequeñas bolsas de aire donde ocurre el intercambio gaseoso.
Cuando el aire es inhalado a través de las vías respiratorias superiores, se calienta y humidifica. Este proceso introduce vapor de agua, que ejerce su propia presión parcial, conocida como la presión de vapor de agua (PH2O). A la temperatura corporal, esta presión es relativamente constante, alrededor de 47 mmHg. La presencia de vapor de agua disminuye las presiones parciales de todos los demás gases, incluido el oxígeno, en el aire inspirado. Por lo tanto, la presión parcial de oxígeno en las vías respiratorias superiores se denomina PO2 inspirada (PiO2). Se calcula con la siguiente fórmula:
PiO2 = (Presión Atmosférica - PH2O) * Fracción de Oxígeno Inspirado (FiO2)
Por ejemplo, a nivel del mar:
PiO2 = (760 mmHg - 47 mmHg) * 0.21 = 150.93 mmHg
Este valor de PiO2 es el punto de partida para que el oxígeno inicie su viaje hacia los alvéolos.
La Ecuación del Gas Alveolar: Calculando la PAO2
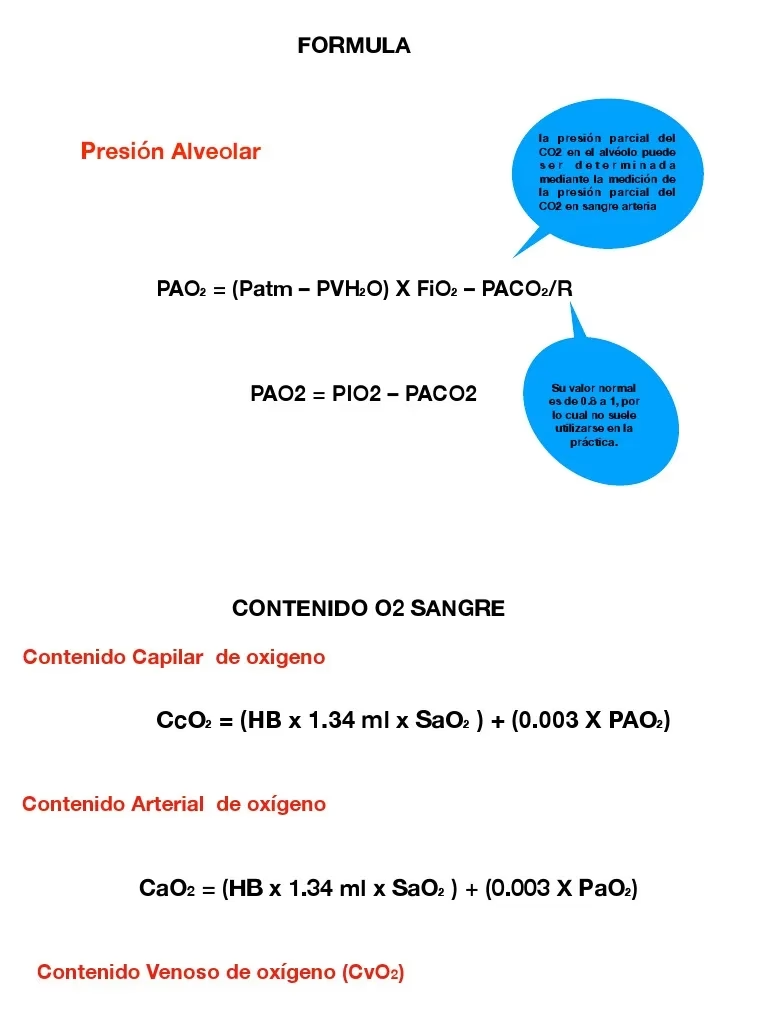
Aunque no es posible recolectar gases directamente de los alvéolos para medir su PO2, la ecuación del gas alveolar es una herramienta invaluable para calcular y estimar con precisión la presión parcial de oxígeno dentro de los alvéolos (PAO2). Esta PAO2 es la fuerza impulsora para la difusión del oxígeno a través de las membranas alveolares, las paredes capilares pulmonares, y hacia el torrente sanguíneo arterial y los eritrocitos para su transporte por todo el cuerpo.
La ecuación es la siguiente:
PAO2 = (P atmosférica - PH2O) * FiO2 - (PaCO2 / RQ)
Donde:
| Variable | Descripción | Valor Típico (Nivel del Mar) |
|---|---|---|
| PAO2 | Presión parcial de oxígeno en los alvéolos | ~100 mmHg |
| P atmosférica | Presión atmosférica | 760 mmHg (a nivel del mar) |
| PH2O | Presión parcial de vapor de agua | ~47 mmHg (a temperatura corporal) |
| FiO2 | Fracción de oxígeno inspirado (concentración de O2 en el aire inhalado) | 0.21 (aire ambiental) |
| PaCO2 | Presión parcial de dióxido de carbono en las arterias | ~40-45 mmHg (condiciones fisiológicas normales) |
| RQ | Cociente respiratorio (relación CO2 producido/O2 consumido) | 0.8 (para una dieta humana típica) |
La FiO2 está directamente relacionada con el porcentaje de oxígeno en el aire inspirado. Sin soporte adicional, a nivel del mar es del 21% (o 0.21). Sin embargo, cada litro de oxígeno suplementario aumenta este valor en aproximadamente un 4% (o 0.04). Por ejemplo, 2 litros de oxígeno suplementario aumentan la FiO2 a nivel del mar en un 8% (0.08), llegando a un 29% (0.29).
El valor del cociente respiratorio (RQ) puede variar según la dieta y el estado metabólico de la persona. Un valor estándar de 0.82 se utiliza comúnmente para una dieta humana típica.
Calculemos la PAO2 a nivel del mar sin oxígeno suplementario:
PAO2 = (760 mmHg - 47 mmHg) * 0.21 - (40 mmHg / 0.8)PAO2 = (713 mmHg) * 0.21 - 50 mmHgPAO2 = 149.73 mmHg - 50 mmHgPAO2 = 99.73 mmHg
Esta PAO2 alveolar es, como se mencionó, la fuerza impulsora para la difusión del oxígeno a través de las membranas alveolares, las paredes capilares pulmonares y hacia el torrente sanguíneo arterial.
El Gradiente Alvéolo-Arterial de Oxígeno (A-a): Un Indicador Vital
Una vez que el oxígeno ha difundido desde los alvéolos hacia la sangre arterial, se puede medir su presión parcial directamente mediante una gasometría arterial. La diferencia entre la presión parcial de oxígeno en los alvéolos (PAO2, calculada) y la presión parcial de oxígeno en la sangre arterial (PaO2, medida) se conoce como el gradiente alvéolo-arterial de oxígeno (A-a). Este gradiente cuantifica la eficiencia de la transferencia de oxígeno desde los pulmones a la sangre.
Gradiente A-a de Oxígeno = PAO2 - PaO2
Un gradiente A-a elevado indica una patología subyacente que está obstaculizando la transferencia de oxígeno hacia los capilares, lo que afecta la presión parcial de oxígeno disponible en todo el cuerpo. Un gradiente normal a nivel del mar suele ser de 10 a 15 mmHg. Un aumento de este gradiente puede ser un signo de cortocircuito, desequilibrio V/Q o fibrosis pulmonar.
Medición Directa: La Gasometría Arterial (PaO2)
La principal herramienta utilizada para evaluar la presión parcial de oxígeno en la sangre es la gasometría arterial. Este análisis de sangre proporciona una medición directa de varios parámetros cruciales en la sangre arterial, incluyendo:
- Presión parcial de oxígeno (PaO2): La cantidad de oxígeno disuelto en la sangre arterial.
- Presión parcial de dióxido de carbono (PaCO2): La cantidad de dióxido de carbono disuelto en la sangre arterial.
- Acidez (pH): El equilibrio ácido-base de la sangre.
- Saturación de oxihemoglobina (SaO2): El porcentaje de hemoglobina que transporta oxígeno.
- Concentración de bicarbonato (HCO3-): Otro indicador del equilibrio ácido-base.
Todos estos valores son de gran utilidad para evaluar y tratar diversas enfermedades que afectan la función respiratoria y circulatoria. La PaO2 se mantiene relativamente estable a lo largo del árbol arterial, ya que en esta parte del sistema circulatorio no hay un consumo significativo de oxígeno. Por lo tanto, la PaO2 es un reflejo directo del grado de oxemia.
La Presión Parcial de Oxígeno en los Tejidos (PtO2): Variabilidad y Necesidades
La presión parcial de oxígeno necesaria en los tejidos (PtO2) varía considerablemente según las demandas metabólicas específicas de cada órgano y tejido. Este gradiente de difusión tisular está influenciado por la densidad capilar, el consumo de oxígeno, la tasa metabólica y el flujo sanguíneo local.
- Cerebro: Se ha determinado que el cerebro requiere una PtO2 entre 30 y 48 mmHg. Si este nivel disminuye, las funciones mentales pueden verse afectadas, ya que el metabolismo aeróbico de la glucosa para la producción de energía no puede ocurrir de manera eficiente.
- Piel: La piel presenta un espectro de presión parcial de oxígeno que varía con la profundidad de la capa. La región superficial (5 a 10 micrómetros de profundidad) tiene aproximadamente 5.0 a 11 mmHg. Las papilas dérmicas (45 a 65 micrómetros de profundidad) suelen tener de 18 a 30 mmHg. En el plexo subpapilar (100 a 120 micrómetros de profundidad), la PtO2 es de aproximadamente 27 a 43 mmHg.
- Intestinos: La porción serosa del intestino delgado tiene una PtO2 variable, generalmente entre 53.0 y 71.0 mmHg.
- Hígado: Estudios sobre la PtO2 hepática han mostrado resultados variables, con valores medianos de 42.04 mmHg y 34.53 mmHg en diferentes grupos.
- Riñones: Este sistema orgánico tiene una alta demanda de oxígeno debido a la gran energía y demanda metabólica involucradas en los procesos de transporte activo de los sistemas de reabsorción del nefrón. La PtO2 medular es de 10 a 20 mmHg, mientras que la corteza requiere de 52 a 92 mmHg.
- Músculos: La demanda muscular de oxígeno es altamente variable según la intensidad y duración de la actividad. En condiciones basales, las presiones parciales de oxígeno muscular oscilan entre 27 mmHg y 31 mmHg.
A lo largo del proceso de consumo de oxígeno por los diversos tejidos, el contenido de oxígeno de la sangre disminuye, de modo que los 100 mmHg presentes en la sangre arterial se reducen a 40 mmHg en la sangre venosa.
Factores que Afectan la Presión Parcial de Oxígeno y su Significado Clínico
La comprensión de la presión parcial de oxígeno y su gradiente es inmensa para los profesionales de la salud, ya que permite diagnosticar y tratar diversas condiciones que pueden conducir a la hipoxemia (niveles bajos de oxígeno en la sangre). Varios procesos patológicos pueden disminuir la presión parcial de oxígeno, entre los principales se incluyen:
- Disminución del oxígeno inspirado: Los cambios en la presión ambiental afectan la disponibilidad de oxígeno para la difusión en el cuerpo. A nivel del mar, la presión atmosférica es de 760 mmHg. Sin embargo, a medida que aumenta la altitud, la presión atmosférica disminuye. Por ejemplo, en la cima del Monte Everest, la presión atmosférica es de tan solo 260 mmHg. Cuando esta presión se utiliza para calcular la presión parcial de oxígeno alveolar, se estima que solo 54.6 mmHg de oxígeno están disponibles para la difusión, casi la mitad de lo que está disponible a nivel del mar.
- Hipoventilación: Cualquier patología que disminuya la ventilación de los alvéolos conduce a un defecto de hipoventilación. Esto puede ser causado por depresión o malformación del sistema nervioso central (SNC), enfermedades neuromusculares como Guillain-Barré o ELA, sobredosis de drogas que disminuyen el impulso respiratorio, hipoventilación por obesidad (el exceso de peso torácico impide la inflación adecuada), debilidad muscular, o elasticidad torácica deficiente debido a fracturas de costillas o cifoescoliosis. El resultado es un intercambio de aire ineficaz entre el espacio alveolar y el ambiente, lo que disminuye la presión parcial de oxígeno en el espacio alveolar, reduciendo el gradiente alvéolo-arterial y, en consecuencia, la presión parcial de oxígeno en la sangre.
- Desequilibrio Ventilación/Perfusión (V/Q mismatch): Es un desequilibrio entre la ventilación disponible y la perfusión arteriolar para que el oxígeno difunda a la circulación. En un pulmón normal, existe una variación en todo el tejido en respuesta al oxígeno y la demanda capilar. En la base del pulmón, tanto la perfusión como la ventilación son relativamente mayores que en los ápices, lo que lleva a un V/Q menor. En condiciones normales, la broncoconstricción en el tejido pulmonar reduce la ventilación en las regiones pulmonares mal perfundidas; de manera similar, la vasoconstricción en las arteriolas capilares ocurre en las regiones pulmonares mal ventiladas. Estos mecanismos combinados equilibran la relación V/Q. Sin embargo, en enfermedades como las vasculares pulmonares, intersticiales u obstructivas, esta relación se desequilibra, resultando en una transferencia ineficiente de oxígeno al espacio capilar y, por ende, una disminución de la presión parcial de oxígeno en la sangre.
- Cortocircuito de derecha a izquierda (Shunt): Es una vía circulatoria patológica alternativa que permite que la sangre desoxigenada evite los pulmones, pasando del lado derecho al izquierdo del corazón. Consecuentemente, no se produce la oxigenación. El shunt es un ejemplo extremo de desequilibrio V/Q.
- Limitaciones de la difusión: Existen cuando el movimiento de oxígeno de los alvéolos a la vasculatura pulmonar está afectado. Esta etiología se caracteriza por fibrosis pulmonar y destrucción del parénquima alveolar, lo que lleva a una disminución del área de superficie del tejido alveolar. A menudo, las anomalías de difusión coexisten con el desequilibrio V/Q y son más prevalentes bajo condiciones de ejercicio. En reposo, el flujo sanguíneo a través de las arteriolas pulmonares es lo suficientemente lento como para permitir una difusión adecuada, independientemente de un gradiente A-a aumentado. Sin embargo, bajo condiciones de ejercicio, el gasto cardíaco aumenta, lo que reduce el tiempo disponible para la oxigenación en el pulmón, llevando a hipoxia transitoria. Ejemplos incluyen la fibrosis pulmonar y la enfermedad pulmonar obstructiva crónica (EPOC). El resultado es una presión parcial de oxígeno normal en el espacio alveolar, pero baja en el espacio arterial.
El equipo de atención médica, incluyendo médicos, especialistas, enfermeras y terapeutas pulmonares, debe comprender el concepto y las implicaciones fisiológicas de la presión parcial de oxígeno. Este conocimiento es crucial para el diagnóstico preciso y para formular estrategias de tratamiento y manejo, lo que se traduce en mejores resultados para los pacientes.
El Cociente PaO2/FiO2: Un Índice Clave en Cuidados Intensivos
El cociente PaO2/FiO2 (también conocido como Índice de Kirby) es un indicador ampliamente utilizado en las Unidades de Cuidados Intensivos (UCI) para evaluar el grado de oxigenación y la gravedad de la insuficiencia respiratoria. Mide indirectamente la lesión pulmonar y es un factor pronóstico de mortalidad, especialmente en el Síndrome de Dificultad Respiratoria Aguda (SDRA) y la Lesión Pulmonar Aguda (LPA).
El cociente se determina dividiendo la presión parcial de oxígeno en la sangre arterial (PaO2) por la fracción de oxígeno inspirado (FiO2):
Cociente PaO2/FiO2 = PaO2 / FiO2 (donde FiO2 se expresa como una fracción, por ejemplo, 0.21 para aire ambiente).

La FiO2, que representa la concentración o proporción de oxígeno en la mezcla del aire inspirado, es del 20.93% en el aire ambiental, comúnmente redondeado a 0.21. Este valor se considera constante a cualquier altitud sobre el nivel del mar.
Por ejemplo, si un paciente tiene una PaO2 de 80 mmHg y está respirando aire ambiente (FiO2 = 0.21):
Cociente PaO2/FiO2 = 80 mmHg / 0.21 = 380.95
Ajuste por Altitud del Cociente PaO2/FiO2
La presión barométrica disminuye con la altitud, lo que afecta directamente la presión parcial de oxígeno en el aire ambiente y, por ende, la PAO2. Por esta razón, el cociente PaO2/FiO2 debe ajustarse en ciudades situadas a más de 1,000 metros sobre el nivel del mar para evitar sobrestimar la gravedad de la hipoxemia o el diagnóstico de LPA/SDRA. La fórmula más utilizada para este ajuste, publicada por West JB, es:
Cociente PaO2/FiO2 Ajustado = (Cociente PaO2/FiO2 no ajustado) * (Presión Barométrica local / 760 mmHg)
Consideremos el ejemplo de un paciente en la ciudad de La Paz, Bolivia, a 3,600 msnm, donde la presión barométrica promedio es de 511 mmHg. Si el paciente tiene una PaO2 de 60 mmHg con una FiO2 del 40% (0.4):
1. Primero, calculamos el cociente PaO2/FiO2 no ajustado:Cociente PaO2/FiO2 = 60 mmHg / 0.4 = 150
2. Luego, ajustamos este cociente según la presión barométrica de La Paz:Cociente PaO2/FiO2 Ajustado = 150 * (511 mmHg / 760 mmHg)Cociente PaO2/FiO2 Ajustado = 150 * 0.6724Cociente PaO2/FiO2 Ajustado = 100.86
Este ajuste es crucial porque, a mayor altitud, la menor presión parcial de oxígeno ambiental significa que los criterios de SDRA/LPA deben ser recalibrados. Por ejemplo, si a nivel del mar un cociente inferior a 200 define SDRA grave, en La Paz (donde la PAO2 es un 41% menor que a nivel del mar), un SDRA grave podría definirse con un cociente ajustado de aproximadamente 118 (200 - 41%).
| Condición | Nivel del Mar (PB=760 mmHg) | La Paz (PB=511 mmHg, Ajustado) |
|---|---|---|
| Normal | >400-500 | Ajustado según PB |
| Lesión Pulmonar Aguda (LPA) | <300 | ~177 (300 - 41%) |
| Síndrome de Dificultad Respiratoria Aguda (SDRA) | <200 | ~118 (200 - 41%) |
| SDRA Grave | <100 | ~59 (100 - 41%) |
La capacidad de ajustar y comprender estos valores permite a los clínicos proporcionar una atención más precisa y adaptada a las condiciones ambientales y fisiológicas de cada paciente.
Preguntas Frecuentes (FAQ)
¿Por qué es importante medir la presión parcial de oxígeno?
Medir la presión parcial de oxígeno es crucial porque es un indicador directo de la eficiencia con la que los pulmones captan oxígeno del aire y lo transfieren a la sangre, y de cómo ese oxígeno es luego distribuido a los tejidos. Valores anormales pueden señalar problemas respiratorios, circulatorios o metabólicos que requieren intervención médica, siendo vital para el diagnóstico, seguimiento y tratamiento de enfermedades.
¿Cómo afecta la altitud a la presión parcial de oxígeno?
A medida que aumenta la altitud, la presión atmosférica disminuye. Dado que la concentración de oxígeno en el aire (21%) es constante, una menor presión atmosférica significa una menor presión parcial de oxígeno en el aire que inspiramos. Esto reduce la cantidad de oxígeno disponible para difundir en los pulmones y la sangre, lo que puede llevar a hipoxemia en personas no aclimatadas o con condiciones preexistentes.
¿Qué indica un gradiente alvéolo-arterial (A-a) elevado?
Un gradiente A-a elevado indica que existe una diferencia mayor de lo normal entre la presión parcial de oxígeno en los alvéolos y en la sangre arterial. Esto sugiere un problema en la transferencia de oxígeno del pulmón a la circulación. Las causas comunes incluyen desequilibrios de ventilación/perfusión (V/Q), cortocircuitos (shunts) intrapulmonares o cardíacos, y limitaciones de difusión como la fibrosis pulmonar.
¿Cuál es la diferencia entre PaO2 y PAO2?
La PAO2 (presión parcial de oxígeno alveolar) es la presión de oxígeno en los alvéolos pulmonares, es decir, el oxígeno disponible para la difusión hacia la sangre. Se calcula mediante la ecuación del gas alveolar. La PaO2 (presión parcial de oxígeno arterial) es la presión de oxígeno disuelto en la sangre arterial, medida directamente con una gasometría. Idealmente, la PaO2 debería ser muy cercana a la PAO2, con solo una pequeña diferencia que forma el gradiente A-a.
¿Qué es el cociente PaO2/FiO2 y para qué sirve?
El cociente PaO2/FiO2 es un índice que relaciona la presión parcial de oxígeno en la sangre arterial (PaO2) con la fracción de oxígeno que el paciente está inspirando (FiO2). Es un indicador simple y rápido de la eficiencia de la oxigenación pulmonar. Se utiliza ampliamente en cuidados intensivos para evaluar la gravedad de la insuficiencia respiratoria, diagnosticar y clasificar el Síndrome de Dificultad Respiratoria Aguda (SDRA) y monitorizar la respuesta al tratamiento, especialmente en pacientes con ventilación mecánica.
Si quieres conocer otros artículos parecidos a ¿Cómo se Mide la Presión Parcial de Oxígeno? puedes visitar la categoría Cálculos.